Βρογχοπνευμονική δυσπλασία σε πρόωρα βρέφη
Μεταξύ όλων των παθολογιών σε παιδιά που γεννήθηκαν πριν από την καθορισμένη ώρα, ειδικά με αναπνευστικά προβλήματα. Διαγνωρίζονται σε 30-80% των παιδιών που έχουν γεννηθεί πρόωρα. Όταν υποβάλλονται σε θεραπεία, χρησιμοποιούν οξυγόνο, το οποίο προκαλεί την εμφάνιση μιας άλλης παθολογίας - βρογχοπνευμονική δυσπλασία (BPD).
Λόγοι
Η υψηλή συχνότητα των προβλημάτων με το αναπνευστικό σύστημα σε πρόωρα βρέφη οφείλεται στο γεγονός ότι αυτά τα μωρά δεν έχουν χρόνο για να ωριμάσουν το σύστημα επιφανειοδραστικών ουσιών. ΤΠοιες είναι οι ουσίες που καλύπτουν τις κυψελίδες των πνευμόνων από το εσωτερικό και εμποδίζουν τους να κολλήσουν μαζί κατά τη διάρκεια της λήξης τους; Αρχίζουν να σχηματίζονται στους πνεύμονες του εμβρύου από τις 20-24 εβδομάδες κύησης, αλλά καλύπτουν πλήρως τις κυψελίδες μόνο στις 35-36 εβδομάδες. Κατά τη διάρκεια του τοκετού, η επιφανειοδραστική ουσία συντίθεται ιδιαίτερα ενεργά, έτσι ώστε οι πνεύμονες του νεογνού αμέσως να ισιωθούν και το μωρό αρχίζει να αναπνέει.
Σε πρόωρα βρέφη, τέτοια επιφανειοδραστική ουσία δεν αρκεί και πολλές παθολογίες (ασφυξία κατά τη διάρκεια της εργασίας, διαβήτης σε έγκυο γυναίκα, χρόνια υποξία του εμβρύου κατά τη διάρκεια της κύησης και άλλες) εμποδίζουν τη δημιουργία του. Εάν ένα μωρό αναπτύξει μια αναπνευστική λοίμωξη, το επιφανειοδραστικό καταστρέφεται και απενεργοποιείται.
Ως αποτέλεσμα, οι κυψελίδες δεν έχουν ρωγμές και έχουν καταρρεύσει αρκετά, προκαλώντας βλάβη στους πνεύμονες και επιδείνωση της ανταλλαγής αερίων. Για να αποφευχθούν τέτοια προβλήματα αμέσως μετά τη γέννηση, το βρέφος λαμβάνει τεχνητή αναπνοή (ALV). Μια επιπλοκή αυτής της διαδικασίας, στην οποία το οξυγόνο χρησιμοποιείται σε υψηλή συγκέντρωση, είναι η βρογχοπνευμονική δυσπλασία.
Εκτός από την ανεπαρκή ωριμότητα των πνευμόνων στα πρόωρα βρέφη και τις τοξικές επιδράσεις του οξυγόνου, οι παράγοντες που προκαλούν BPD είναι:
- Μπαρότραυμα του πνευμονικού ιστού κατά τη διάρκεια του μηχανικού αερισμού.
- Ακατάλληλη χορήγηση επιφανειοδραστικών ουσιών.
- Κληρονομική προδιάθεση
- Η κατάποση μολυσματικών παραγόντων στους πνεύμονες, μεταξύ των οποίων οι κυριότερες ονομάζονται χλαμύδια, ουρεπάπλασμα, κυτταρομεγαλοϊός, μυκοπλάσμα και πνευμονοκύστη. Το παθογόνο μπορεί να εισέλθει στο σώμα του μωρού in utero ή ως αποτέλεσμα τραχειακής διασωλήνωσης.
- Πνευμονικό οίδημα, το οποίο μπορεί να οφείλεται τόσο σε προβλήματα με την αφαίρεση του υγρού από το σώμα του μωρού όσο και σε υπερβολικό όγκο ενδοφλέβιων υγρών.
- Πνευμονική υπέρταση, η οποία προκαλείται συχνά από καρδιακές βλάβες.
- Αναρρόφηση γαστρικών περιεχομένων λόγω γαστροοισοφαγικής παλινδρόμησης κατά τον μηχανικό αερισμό.
- Έλλειψη βιταμινών Ε και Α.
Συμπτώματα
Η ασθένεια εκδηλώνεται μετά την αποσύνδεση του μωρού από τον αναπνευστήρα. Ο ρυθμός αναπνοής του παιδιού αυξάνεται (έως και 60-100 φορές το λεπτό), το πρόσωπο του μωρού γίνεται μπλε, εμφανίζεται βήχας, αναπνέοντας τα διαστήματα μεταξύ των νευρώσεων, η εκπνοή γίνεται μακρύτερη, ακούγεται ο σφύριγμα κατά την αναπνοή.
Εάν η ασθένεια είναι σοβαρή, το παιδί δεν μπορεί να απομακρυνθεί από τη συσκευή καθόλου, καθώς πνίγεται αμέσως.
Διαγνωστικά
Για να εντοπίσετε μια βρογχοπνευμονική δυσπλασία σε ένα πρόωρο βρέφος, σκεφτείτε:
- Στοιχεία αναμνησίας - σε ποια περίοδο της εγκυμοσύνης γεννήθηκε το μωρό και με ποιο βάρος, ήταν ο εξαερισμός, ποια ήταν η διάρκεια του, υπήρχε εξαρτώμενη από οξυγόνο.
- Κλινικές εκδηλώσεις.
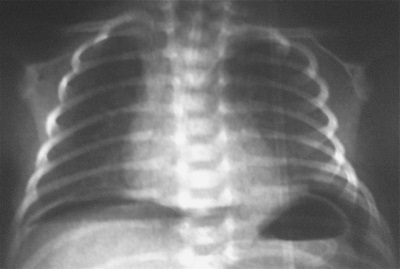
- Τα αποτελέσματα της ακτινοσκόπησης και της ανάλυσης αερίων στο αίμα, καθώς και η υπολογισμένη τομογραφία του θώρακα.
Έντυπα BPD
Ανάλογα με τη σοβαρότητα και τις ανάγκες του μωρού στο οξυγόνο, απελευθερώνουν:
- Ήπια βρογχοπνευμονική δυσπλασία - αναπνευστική συχνότητα έως 60 ετών, αναπνοή σε ηρεμία δεν είναι ταχεία, ήπια δύσπνοια και συμπτώματα βρογχόσπασμου εμφανίζονται κατά τη διάρκεια μιας αναπνευστικής λοίμωξης.
- Μέτρια BPD - αναπνευστική συχνότητα 60-80, αυξάνεται με το κλάμα και τη σίτιση, μέτρια δυσκολία στην αναπνοή, οι ξηροί ρυτίδες καθορίζονται με την εκπνοή, σε περίπτωση σύνδεσης μολύνσεως, η απόφραξη αυξάνεται.
- Σοβαρή μορφή - ο ρυθμός αναπνοής είναι πάνω από 80 ακόμη και σε ηρεμία, τα συμπτώματα της βρογχικής απόφραξης είναι έντονα, το παιδί καθυστερεί στη σωματική ανάπτυξη, υπάρχουν πολλές επιπλοκές των πνευμόνων και της καρδιάς.
Κατά τη διάρκεια της νόσου υπάρχουν περιόδους παροξυσμού, οι οποίες αντικαθίστανται από περιόδους ύφεσης.
Στάδια της BPD
- Το πρώτο στάδιο της νόσου αρχίζει τη δεύτερη ή τρίτη ημέρα της ζωής του μωρού. Εκδηλώνεται με δύσπνοια, ταχυκαρδία, γαλάζιο δέρμα, ξηρό βήχα, γρήγορη αναπνοή.
- Από την τέταρτη έως την δέκατη ημέρα της ζωής, αναπτύσσεται το δεύτερο στάδιο της νόσου, κατά τη διάρκεια της οποίας καταρρέει το επιθήλιο των κυψελίδων, εμφανίζεται οίδημα στον πνευμονικό ιστό.
- Το τρίτο στάδιο της ασθένειας αρχίζει με 10 ημέρες ζωής και διαρκεί κατά μέσο όρο έως και 20 ημέρες. Όταν συμβεί, βλάβη στα βρογχιόλια
- Από τις 21 ημέρες της ζωής, αναπτύσσεται το τέταρτο στάδιο, κατά τη διάρκεια του οποίου στους πνεύμονες υπάρχουν περιοχές καταρρέοντος πνευμονικού ιστού, καθώς και το εμφύσημα αναπτύσσεται. Ως αποτέλεσμα, το παιδί αναπτύσσει χρόνια αποφρακτική ασθένεια.
Θεραπεία
Κατά τη θεραπεία της BPD χρησιμοποιείται:
- Θεραπεία οξυγόνου. Παρόλο που η ασθένεια προκαλείται από μηχανικό αερισμό, αλλά ένα παιδί με δυσπλασία χρειάζεται συχνά μακροχρόνια παροχή οξυγόνου. Με αυτή τη θεραπεία, η συγκέντρωση και η πίεση οξυγόνου στη συσκευή μειώνονται όσο το δυνατόν περισσότερο. Επιπλέον, βεβαιωθείτε ότι έχετε ελέγξει την ποσότητα οξυγόνου στο αίμα του μωρού.
- Διατροφική θεραπεία. Το μωρό πρέπει να λαμβάνει τροφή στο επίπεδο των 120-140 kcal για κάθε κιλό του βάρους του ανά ημέρα. Εάν η κατάσταση του μωρού είναι σοβαρή, τα θρεπτικά διαλύματα (λιπαρά γαλακτώματα και αμινοξέα) χορηγούνται ενδοφλεβίως ή μέσω ανιχνευτή. Το υγρό χορηγείται με μέτρο (έως και 120 ml ανά χιλιόγραμμο σωματικού βάρους ανά ημέρα) για την εξάλειψη του κινδύνου πνευμονικού οιδήματος.
- Λειτουργία. Το μωρό διαθέτει ειρήνη και βέλτιστη θερμοκρασία αέρα.
- Φάρμακα. Τα μωρά με BPD δίδονται διουρητικά (εμποδίζουν πνευμονικό οίδημα), αντιβιοτικά (πρόληψη ή εξάλειψη της λοίμωξης), γλυκοκορτικοειδή (ανακούφιση από φλεγμονή), βρογχοδιασταλτικά (βελτιώνουν τη βρογχική διαβατότητα), καρδιακά προϊόντα, βιταμίνες Ε και Α.
Πιθανές συνέπειες και επιπλοκές
Με μέτρια και ήπια ασθένεια, η κατάσταση των βρεφών αργά (μέσα σε 6-12 μήνες) βελτιώνεται, αν και η BPD εμφανίζεται με αρκετά συχνές επεισόδια παροξυσμών. Η σοβαρή δυσπλασία στο 20% των περιπτώσεων οδηγεί στο θάνατο του μωρού. Στα επιζώντα μωρά, η ασθένεια διαρκεί για πολλούς μήνες και μπορεί να οδηγήσει σε κλινική βελτίωση.
Σε ένα μέρος των παιδιών που έχουν γεννηθεί πρόωρα, η διάγνωση παραμένει για τη ζωή και προκαλεί αναπηρία.
Οι συχνές επιπλοκές της BPD είναι:
- Δημιουργία ατελεκτασίας, τα οποία είναι πεσμένα τμήματα πνευμονικού ιστού.
- Η εμφάνιση της πνευμονικής καρδιάς. Οι λεγόμενες αλλαγές στα αγγεία του πνεύμονα που προκαλούνται από αλλαγές στη δεξιά κοιλία.
- Η ανάπτυξη της καρδιακής ανεπάρκειας που συνδέεται με μια διευρυμένη καρδιά.
- Σχηματισμός χρόνιας αναπνευστικής ανεπάρκειας, κατά την οποία το παιδί πρέπει να παρέχει οξυγόνο μετά την εκφόρτιση στο σπίτι.
- Η ανάπτυξη μολύνσεων των βρόγχων και της πνευμονίας. Είναι ιδιαίτερα επικίνδυνα για τα παιδιά ηλικίας κάτω των 5-6 ετών, που συχνά οδηγούν σε θάνατο.
- Η εμφάνιση του βρογχικού άσθματος.
- Αυξημένος κίνδυνος αιφνίδιου συνδρόμου θνησιμότητας από βρέφη λόγω συχνών και παρατεταμένων άπνοια.
- Αυξημένη αρτηριακή πίεση.Συνήθως διαγιγνώσκονται σε ένα παιδί του πρώτου έτους της ζωής και συχνά επιτυχώς αντιμετωπίζονται με αντιυπερτασικά φάρμακα.
- Καθυστερημένη ανάπτυξη. Στα μωρά παρατηρείται χαμηλό ποσοστό αύξησης βάρους, καθυστέρηση ανάπτυξης και καθυστέρηση στην νευροψυχική ανάπτυξη που προκαλείται από εγκεφαλική βλάβη κατά τις περιόδους υποξίας.
- Η εμφάνιση αναιμίας.
Πρόληψη
Τα σημαντικότερα προληπτικά μέτρα για την BPD είναι η πρόληψη της πρόωρης γέννησης του μωρού και η σωστή φροντίδα του πρόωρου. Μια γυναίκα που περιμένει ένα μωρό πρέπει:
- Την έγκαιρη θεραπεία των χρόνιων ασθενειών.
- Τρώτε καλά.
- Να αποκλειστεί το κάπνισμα και το αλκοόλ.
- Αποφύγετε τη βαριά σωματική άσκηση.
- Παροχή ψυχο-συναισθηματικής ειρήνης.

Εάν υπάρχει κίνδυνος πρόωρης γέννησης, η μέλλουσα μητέρα συνταγογραφείται γλυκοκορτικοειδή για να επιταχύνει τη σύνθεση επιφανειοδραστικού και πιο ταχεία ωρίμανση των κυψελίδων στους εμβρυϊκούς πνεύμονες.
Τα μωρά που γεννήθηκαν πριν από την πάροδο του χρόνου πρέπει:
- Υπεύθυνη διεξαγωγή ανάνηψης.
- Εισάγετε τασιενεργό.
- Ορθοθεραπεία με μηχανικό αερισμό.
- Παροχή καλής διατροφής.
- Εάν παρουσιαστεί λοίμωξη, συνταγογραφήστε μια λογική αντιβιοτική θεραπεία.
- Περιορίστε την εισαγωγή υγρού μέσω της φλέβας.