Τι δοκιμασίες λαμβάνουν κατά τη διάρκεια της εγκυμοσύνης;
Κατά τη διάρκεια της μεταφοράς του παιδιού, η μέλλουσα μητέρα πρέπει να περάσει πολλές διαφορετικές εξετάσεις ξεκινώντας με γενικές εξετάσεις αίματος και ούρων και τερματίζοντας με συγκεκριμένες εργαστηριακές διαγνωστικές εξετάσεις που μπορούν να εξηγήσουν πολλά για το πώς αναπτύσσεται το μωρό στη μήτρα. Σε αυτό το άρθρο θα μιλήσουμε για το τι ακριβώς και γιατί μια γυναίκα που περιμένει ένα μωρό πρέπει να περάσει, και επίσης σε ποια στιγμή είναι καλύτερο να το κάνει.
Γιατί να δοκιμάσετε;
Οι περισσότερες από τις μελλοντικές μητέρες αντιμετωπίζουν τη διαδικασία της δοκιμής αρνητικά, αντιλαμβάνονται το σκοπό τους ως μια δυσάρεστη αναγκαιότητα και συχνά διαμαρτύρονται ότι "οδηγήθηκαν στις τάξεις" και "βασανίστηκαν". Αυτή η θέση δεν μπορεί να θεωρηθεί υπεύθυνη και λογική για έναν ενήλικα και μια μελλοντική μητέρα, επειδή οι σύγχρονες διαγνωστικές ικανότητες - Αυτή είναι μια πραγματική ευκαιρία να δείτε την παθολογία και τις ανωμαλίες στην ανάπτυξη του μωρού, προβλήματα με τη μετακίνηση στην αρχή. Και η έγκαιρη αναγνώριση του προβλήματος στις περισσότερες περιπτώσεις επιτρέπει την πλήρη και πολύ επιτυχημένη επίλυση του προβλήματος στο σύνολό του.
Είναι λογικό να ξεκινήσετε τον έλεγχο πριν από την εγκυμοσύνη, κατά τη διάρκεια της περιόδου προγραμματισμού. Αυτή η προσέγγιση είναι πολύ δημοφιλής στην Ευρώπη, την Αμερική, την Ιαπωνία και την Κίνα. Αλλά στη Ρωσία, περπατώντας γύρω από τα γραφεία στο κατώφλι της σύλληψης, δυστυχώς, δεν έχει γίνει μια καλή παράδοση.
Αυτός είναι ο λόγος για τον οποίο είναι σημαντικό να μην παραλείψετε τις εξετάσεις που διορίζονται από τον μαιευτήρα-γυναικολόγο, αφού έγινε γνωστό για το γεγονός της εγκυμοσύνης της γυναίκας.
Αμέσως προβεί σε επιφύλαξη ότι οι αναλύσεις, σύμφωνα με το ρωσικό δίκαιο, δεν αποτελούν προϋπόθεση για την παρακολούθηση της εγκυμοσύνης. Κάθε γυναίκα για προσωπικούς λόγους και κίνητρα μπορεί να αρνηθεί να περάσει οποιαδήποτε ανάλυση. Αυτός είναι ο λόγος για τον οποίο είναι σημαντικό να γνωρίζουμε ποιες δοκιμές συνιστώνται για το τι, τι δείχνουν και γιατί είναι απαραίτητες. Στη συνέχεια, μια γυναίκα που περιμένει ένα μωρό δεν θα θεωρεί πλέον τα διαγνωστικά μέτρα ως επιβάρυνση και θα αρχίσει να χειρίζεται συνειδητά τις ρυθμίσεις.
Έρευνα πριν από την εγγραφή
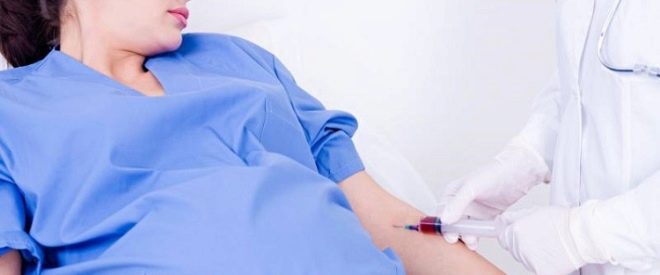
Η πρώτη ανάλυση μιας εγκύου γυναίκας είναι μια δοκιμή, το κύριο καθήκον της οποίας είναι να μετατρέψει μια γυναίκα στην κατηγορία των εγκύων γυναικών. Μπορεί να το κάνει μόνος του στο σπίτι. Για να γίνει αυτό, αρκεί η χρήση της δοκιμαστικής ταινίας, η οποία ανταποκρίνεται με μια γραμμή σήματος (δεύτερη ταινία) σε αύξηση των ούρων της συγκέντρωσης μιας ειδικής ορμόνης - χοριακής γοναδοτροπίνης. Παράγεται από τα κύτταρα χορίων αμέσως μετά την εμφύτευση ενός γονιμοποιημένου αυγού στην κοιλότητα της μήτρας.
Συνήθως αυτό το σημαντικό γεγονός συμβαίνει. 7-8 ημέρες μετά τη σύλληψη, και το επίπεδο των ορμονών αυξάνεται κάθε δύο ημέρες. Με την έναρξη της καθυστέρησης, είναι δυνατόν να διαπιστωθεί το γεγονός μιας "ενδιαφέρουσας κατάστασης" με τη βοήθεια δοκιμών φαρμακείων. Λίγο νωρίτερα, μπορείτε να δώσετε αίμα από μια φλέβα για να καθορίσετε τη συγκέντρωση της hCG, επειδή η ορμόνη εγκυμοσύνης εμφανίζεται νωρίτερα στο αίμα, η συγκέντρωσή της αυξάνεται ταχύτερα.
Λίγες ημέρες πριν από την παράδοση του φλεβικού αίματος πρέπει να εγκαταλείψετε λιπαρά τρόφιμα και όλες τις κακές συνήθειεςΣε ποια κατηγορία ανήκει το κάπνισμα και το αλκοόλ, συνιστάται να μην τρώτε καθόλου 6-8 ώρες πριν επισκεφθείτε το εργαστήριο. Εάν το αποτέλεσμα υποδεικνύει ότι η hCG είναι υψηλότερη από 5 μονάδες, μπορεί να υπάρχει υποψία εγκυμοσύνης.Ωστόσο, είναι ακόμη πολύ νωρίς για να προχωρήσετε στη διαβούλευση. Συνιστάται να επαναλάβετε τη δοκιμασία αίματος μετά από 2-4 ημέρες, προκειμένου να αυξηθεί η δυναμική της ορμόνης.
Όταν το επίπεδο της hCG αυξάνεται με καλό ρυθμό, μπορείτε να επικοινωνήσετε με τον τοπικό σας γυναικολόγο στον τόπο κατοικίας σας με αίτημα να σας υποδείξουμε για την εγκυμοσύνη.
Ο κατάλογος των ερευνών για την εγγραφή
Συνήθως, το δίκαιο φύλο γυρίζει στον γυναικολόγο τους για 10-15 ημέρες καθυστερημένη εμμηνόρροια. Εκτός από τις γενικές ερωτήσεις, την εύρεση της ημερομηνίας της τελευταίας εμμηνόρροιας, το μέλλον της μητέρας θα λάβει Ο κατάλογος των διαγνωστικών εξετάσεων που συστήνονται για όλες τις γυναίκες στην "ενδιαφέρουσα θέση":
γενική ανάλυση δείγματος ούρων.
ανάλυση για την ταυτοποίηση των ομάδων αίματος και των εξαρτημάτων rhesus.
βιοχημική εξέταση δείγματος αίματος ·
λεπτομερής εξέταση αίματος (σύνολο) ·
μια εξέταση αίματος για τον εντοπισμό των υπαρχουσών ή παρελθουσών λοιμώξεων (PB Wasserman, HIV, λοίμωξη από το TORCH).
κυτταρολογική απόρριψη κολπικής έκκρισης.
Αυτοί είναι οι κύριοι διαγνωστικοί στόχοι, είναι αυτοί που δίνουν στον γιατρό την ευκαιρία να πάρει μια «αρχική» εικόνα της υγείας της γυναίκας που πρόκειται να γίνει μητέρα. Ως πρόσθετες διαγνωστικές συνταγές, εξετάζοντας το ατομικό ιστορικό των γυναικών, χαρακτηριστικά προηγούμενων κυήσεων, αποβολών, τοκετού, ορισμένες φορές οι διαγνωστικές αυτές μέθοδοι ορίζονται ως:
μια εξέταση αίματος για τη συγκέντρωση των ορμονών, ιδιαίτερα της προγεστερόνης.
ανάλυση αιμολυζινών και αντισωμάτων Rh (σε έγκυες γυναίκες με αρνητικό παράγοντα Rh).
δοκιμή σεξουαλικώς μεταδιδόμενης μόλυνσης (STD).
Πίνακας υποχρεωτικών αναλύσεων
Εν ολίγοις, το διαγνωστικό σχέδιο για τους επόμενους εννέα μήνες φαίνεται κάτι τέτοιο:
Μαιευτική περίοδος (εβδομάδες) | Εκχωρημένες εξετάσεις |
5-7 |
|
7-11 |
|
11-14 (μέχρι 13 εβδομάδες + 6 ημέρες) |
|
15-16 |
|
16-19 (μέχρι και 19 εβδομάδες) |
|
20-22 |
|
24-28 |
|
30 (ακριβώς) |
|
31-36 |
|
36-37 |
|
37-40 |
|
Πρόκειται για έναν κατά προσέγγιση κατάλογο διαγνωστικών μέτρων, σε κάθε συγκεκριμένη περίπτωση μπορεί να συμπληρωθεί από άλλες μελέτες που το απαιτούν. Αν μιλάμε για μεγαλύτερες περιόδους - τριμήνων, τότε είναι σκόπιμο να ακολουθήσετε τις ακόλουθες μελέτες σε κάθε μία από αυτές.
Πρώτο τρίμηνο
Μέχρι τις 12-13 εβδομάδες, είναι προτιμότερο μια γυναίκα να υποβληθεί στην πρώτη μελέτη διαλογής, η αποκαλούμενη γενετική εξέταση ή ανάλυση για θεωρητικά πιθανές παραμορφώσεις του μωρού. Ο λόγος της συγκέντρωσης της hcgb (ανθρώπινης χοριακής γοναδοτροπίνης) και της πρωτεϊνικής ουσίας πλάσματος PAPP-A, μαζί με τα δεδομένα που δείχνει η εμβρυομετρία του μωρού, θα υπολογίσει τον ατομικό κίνδυνο να έχει παιδί με χρωμοσωμικές διαταραχές, όπως σύνδρομο Down, σύνδρομο Turner και άλλες ολικές και ανίατες ασθένειες . Ο υπερηχογράφος θα αξιολογήσει επίσης δείκτες γενετικών παθολογιών - TVP (πάχος του περιλαίμιου χώρου) και απεικόνιση των ρινικών οστών.
Γενικές μελέτες όπως διάγνωση μολυσματικών ασθενειών, έχουν μεγάλη σημασία, διότι όταν διαπιστώνει το γεγονός ορισμένων διακυμάνσεων από το πρότυπο και τις ανωμαλίες, ο γιατρός θα είναι σε θέση να επιλέξει τη σωστή τακτική για τη διαχείριση της εγκύου γυναίκας. Οι σημαντικοί γιατροί πιστεύουν και εξετάζουν για να διευκρινίσουν την ομάδα και το αίμα rhesus.
Όταν η μελλοντική μαμά ανακαλύψει την απουσία συγκεκριμένης πρωτεΐνης, δηλαδή επιβεβαιώνει τον αρνητικό παράγοντα Rh, ο σύζυγός της θα πρέπει επίσης να επισκεφτεί την αίθουσα θεραπείας κατά τη διάρκεια της εγκυμοσύνης και να δώσει αίμα για την ίδια ανάλυση στην ίδια προγεννητική κλινική, έτσι ώστε ο γιατρός να μπορεί να επιβεβαιώσει ότι το Rhesus και να αξιολογήσει έγκαιρα τον κίνδυνο ανάπτυξης μητέρας Rh και εμβρύου.
Η μελλοντική μαμά της μαίας 1 τρίμηνο θα επισκεφθεί περίπου μία φορά σε 3 εβδομάδες, αν στη διαδικασία της κύησης δεν υπάρχουν επιπλοκές και απρόβλεπτες καταστάσεις. Κατά τη διάρκεια αυτής της περιόδου, θα συστήσει να επισκεφθεί άλλους γιατρούς - ENT, καρδιολόγο, οφθαλμίατρο, οδοντίατρο και ενδοκρινολόγο.
Σε κάθε προγραμματισμένη επίσκεψη στις διαβουλεύσεις σας, θα χρειαστεί να προ-περάσετε τα ούρα για μια γενική ανάλυση, και επίσης θα μετρήσουν την πίεση και θα το ζυγίσουν.
Δεύτερο τρίμηνο
Στη μέση της εγκυμοσύνης, η κύρια εξέταση είναι η δεύτερη μελέτη επιλογής. Το αίμα για βιοχημεία είναι δωρεά από την 16η έως την 20η εβδομάδα, επιτρέπεται η διεξαγωγή σάρωσης υπερήχων ανά πάσα στιγμή έως και την 21η εβδομάδα. Όπως και με τον προηγούμενο έλεγχο, θα αξιολογηθεί μια ποσοτική μέτρηση της hCG, καθώς και το επίπεδο της αλφαφατοπρωτεΐνης και της ελεύθερης οιστριόλης.
Μαζί με τους δείκτες υπερήχων και το γενικό ιστορικό των εγκύων γυναικών, ένα πρόγραμμα ηλεκτρονικών υπολογιστών για μελέτες προσυμπτωματικού ελέγχου θα μπορεί να συνοψίζει την εικόνα και να υπολογίσετε τους κινδύνους να έχετε ένα μωρό με παθολογίες και αναπτυξιακές ανωμαλίες.
Όπως και στις προηγούμενες περιόδους, συνιστάται να φροντίζετε να εμφανίζετε στη προγραμματισμένη λήψη μετά από τη λήψη ούρων για μια συνολική ανάλυση (ΟΑΜ). Σε κάθε επίσκεψη, η γυναίκα θα μετρήσει το επίπεδο πίεσης, θα το ζυγίσει, θα αξιολογήσει το κάτω και το ανώτερο άκρο για την πιθανή εμφάνιση οίδημα. Επισκεφθείτε το γιατρό θα έχει πιο συχνά - περίπου δύο φορές το μήνα.
Στο τρίτο τρίμηνο
Ο μεγαλύτερος αριθμός δοκιμών θα πρέπει να περάσει κατά την άδεια μητρότητας. Την 30η εβδομάδα, παραδίδονται σχεδόν όλα όσα έχουν ήδη παραδοθεί κατά την είσοδο μιας εγκύου γυναίκας στην καταχώριση του ιατρού. Μια εξέταση ούρων απαιτείται ακόμα πριν από κάθε επίσκεψη στο γιατρό. Η επερχόμενη μητέρα αρχίζει να επισκέπτεται τον γυναικολόγο κάθε 7-10 ημέρες. Οι διαγνωστικές εξετάσεις μπορούν να εκτελεσθούν από την 31η εβδομάδα - Το εμβρυϊκό CTG και το λεγόμενο υπερηχογράφημα Doppler (Doppler υπερήχων), του οποίου στόχος είναι να καθορίσει την ένταση της ροής του αίματος στα αγγεία της μήτρας.
Πριν από τη γέννηση, μια γυναίκα πρέπει και πάλι να περάσει έναν εντυπωσιακό κατάλογο δοκιμασιών, συμπεριλαμβανομένης της κυτταρολογικής εξέτασης της κολπικής βλέννας. Η εξέταση για 3 τρίμηνα περιορίζεται σε υπερηχογράφημα για περιόδους 26 έως 32 εβδομάδων.
Περιγραφή των δοκιμών κατά τη διάρκεια της εγκυμοσύνης
Όλοι οι γιατροί δεν λένε στους ασθενείς ότι οι εξετάσεις που πραγματοποιούνται από έγκυες γυναίκες μπορούν να δείξουν σε ασθενείς, τα καθήκοντα των οποίων περιλαμβάνουν την αποκρυπτογράφηση αυτών των εξετάσεων και τη λήψη αποφάσεων σχετικά με την πιθανή θεραπεία ή διόρθωση της ταυτοποιημένης διαταραχής.Και είναι πολύ σημαντικό οι μελλοντικές μητέρες να γνωρίζουν τι και γιατί νοικιάζει.
CBC
Πιο πρόσφατα, λήφθηκε αποκλειστικά ξεχωριστά, τρυπώντας το δάκτυλο μιας γυναίκας με έναν αποσπαστή, τώρα οι γιατροί προσπαθούν να συνδυάσουν αυτή τη διαδικασία με τη δειγματοληψία φλεβικού αίματος, καθώς ένα τέτοιο υλικό είναι αρκετά κατάλληλο για τη διεξαγωγή κλινικής ανάλυσης με ένα δείγμα τριχοειδούς αίματος. Μια τέτοια μελέτη ονομάζεται επίσης επεκταθεί, προς την κατεύθυνση που μπορεί να επισημανθεί εν συντομία - "UAC" ή "AS".
Η ανάλυση σας επιτρέπει να ρυθμίσετε την περιεκτικότητα σε αίμα των εγκύων ερυθροκυττάρων, την τιμή της αιμοσφαιρίνης, τον ακριβή αριθμό των λευκοκυττάρων, των λεμφοκυττάρων και των αιμοπεταλίων, καθώς και τον ρυθμό καθίζησης των ερυθροκυττάρων (ESR). Δώστε αίμα πρέπει να είναι με άδειο στομάχι.
Ένας έμπειρος γιατρός μπορεί να πει από εργαστηριακό βοηθό μετά από εκτεταμένες δοκιμές για να πει πολλά για την ευημερία της μελλοντικής μητέρας και του μωρού της - είτε η έγκυος γυναίκα έχει φλεγμονώδεις διεργασίες είτε αλλεργία ή αναιμία. Λευκοκύτταρα και ESR κατά τη διάρκεια του τοκετού πάντα ελαφρά ανυψωμένοΕίναι απολύτως φυσικό λόγω της ίδιας της φύσης. Αλλά η μείωση της αιμοσφαιρίνης θεωρείται ανησυχητικός δείκτης και απαιτεί ιατρική διόρθωση, επειδή με αναιμία, η μητέρα υποφέρει από ένα παιδί.
Αιματοκρίτης - η ικανότητα του αίματος να μεταφέρει οξυγόνο, κάτω από αυτή την έννοια οι γιατροί και κρυπτογραφούν τον αριθμό των ερυθρών αιμοσφαιρίων, των κυττάρων που δίνουν το αίμα στο χρώμα του και μεταφέρουν οξυγόνο. Η υπέρβαση του αριθμού των αιμοπεταλίων μπορεί να υποδεικνύει τη θρομβοφιλία - μια πολύ επικίνδυνη κατάσταση γενικά και ιδιαίτερα κατά την εγκυμοσύνη.
Προσδιορισμός του τύπου αίματος και του παράγοντα Rh
Για πρώτη φορά ένα άτομο καθορίζεται από αυτά τα χαρακτηριστικά αμέσως μετά τη γέννηση, στο νοσοκομείο μητρότητας. Ωστόσο, δεν είναι κάθε γυναίκα, ειδικά αν ήταν ποτέ στο νοσοκομείο, έχει μια σαφή ιδέα για το ποια ομάδα έχει και τι είναι η Ρεσουά της. Και αυτές οι πληροφορίες είναι πολύ σημαντικές για την κατανόηση της τακτικής της εγκυμοσύνης. Το φλεβικό αίμα συλλέγεται στο αρχικό στάδιο της θητείας του παιδιού.όταν έρχεται η εγγεγραμμένη μητέρα για να εγγραφεί. Αυτή είναι μια από τις πρώτες αναλύσεις που έχουν μεγάλη σημασία.
Εάν αποδειχθεί ότι ένας άνδρας και μια γυναίκα που ετοιμάζονται να γίνουν γονείς έχουν διαφορετικούς τύπους αίματος, ο γιατρός θα μπορεί να αναλάβει την πιθανότητα (ελαφρά) σύγκρουσης στην ομάδα αίματος. Πολύ πιο συχνά υπάρχει μια σύγκρουση στον παράγοντα Rh. Εάν μια γυναίκα έχει αρνητικό και ο σύζυγός της έχει θετικό, τότε ο κίνδυνος μιας ανοσολογικής σύγκρουσης μεταξύ της μητέρας και του εμβρύου που μπορεί να κληρονομήσει το ρέζους του πατέρα είναι μεγάλη.
Δεν απαιτείται προετοιμασία για την ανάλυση, θα ληφθεί δείγμα φλεβικού αίματος ταυτόχρονα με τα δείγματα για γενική εργαστηριακή ανάλυση. Επαναλάβετε την ομάδα και την κατάσταση Rh καθορίζονται στο νοσοκομείο μητρότητας, λίγο πριν από τη γέννηση του μωρού, προκειμένου να εξαλειφθεί κάθε πιθανότητα λάθους.
Δοκιμασίες τίτλου αντισώματος
Μια τέτοια ανάλυση δεν απαιτείται για όλους, αλλά μόνο για τις γυναίκες που κινδυνεύουν να αναπτύξουν μια σύγκρουση σχετικά με τον τύπο της μητέρας-εμβρύου λόγω της διαφοράς στους Rh παράγοντες ή τις ομάδες αίματος. Η ανάλυση καθιστά δυνατή την ανίχνευση αντισωμάτων στο αίμα μιας γυναίκας που αποσκοπούν στην καταστροφή του παιδιού ως παράγοντα αλλοδαπού στο σώμα της μητέρας. Ο τίτλος του αντισώματος εκφράζεται ως 1: 16, 1: 32, κλπ. Εάν δεν υπάρχει σύγκρουση, τότε ο τίτλος του αντισώματος είναι αρνητικός. Όσο μεγαλύτερη είναι η τιμή, τόσο ισχυρότερη είναι η σύγκρουση.
Η ανάλυση δίνεται από μια φλέβα με άδειο στομάχι. Για πρώτη φορά διορίζεται σε μελλοντική μητέρα από ομάδα κινδύνου μετά την εγγραφή, μία φορά το μήνα. Στο δεύτερο τρίμηνο, η ανάλυση πραγματοποιείται τουλάχιστον 1 φορά σε 2 εβδομάδες, και μετά από 34 εβδομάδες - μία φορά την εβδομάδα.
Αίμα για ζάχαρη
Η γλυκόζη είναι πολύ σημαντική για τον ενεργειακό μεταβολισμό τόσο στο σώμα της μητέρας όσο και για τις μεταβολικές διαδικασίες στο μικρό σώμα του μωρού. Αλλά η περίσσεια ζάχαρης στο αίμα μπορεί να οδηγήσει σε μη αναστρέψιμες αλλαγές στην ανάπτυξη του παιδιού. Ως εκ τούτου, αυτή η απλή και σαφής ανάλυση να είστε βέβαιος να κάνει κατά τη διάρκεια της μεταφοράς ενός μωρού.
Για πρώτη φορά, το σάκχαρο του αίματος θα καθοριστεί κατά τη στιγμή της καταχώρισης για την καταχώριση της εγκυμοσύνης ως ιατρείο. Εάν δεν υπάρχουν αποκλίσεις, τότε μια τέτοια μελέτη επαναλαμβάνεται μόνο στο τέλος της εγκυμοσύνης, μετά από 34 εβδομάδες. Εάν ο γιατρός έχει υποψίες για το λεγόμενο διαβήτη εγκύων, τότε η ανάλυση θα πρέπει να περάσει πιο συχνά. Μπορείτε να χρησιμοποιήσετε το γλυκαιμικό προφίλ - μια ειδική μέθοδο που χρησιμοποιείται στο σπίτι.
Με αυτό, το αίμα μιας γυναίκας θα πρέπει να αναλύεται χρησιμοποιώντας ένα glucometer στο σπίτι αρκετές φορές την ημέρα - με άδειο στομάχι πριν από το πρωινό, κάθε δύο ώρες μετά τα γεύματα, αλλά και πριν τον ύπνο. Τη νύχτα η διαδικασία εκτελείται κάθε 3 ώρες. Τα αποτελέσματα καταγράφονται, το καθημερινό προφίλ γλυκόζης αναλύεται μετά από μια σωστή ημερήσια μέτρηση.
Κανονικά, το σάκχαρο στο αίμα σε μια έγκυο γυναίκα έχει τις ίδιες τιμές με τις μη έγκυες. Δεν πρέπει να ανιχνεύεται περισσότερο από 5,9 mmol / λίτρο στο φλεβικό αίμα στο αίμα του, όχι πάνω από 8,9 mmol / λίτρο δύο ώρες μετά το γεύμα. Τα υψηλά επίπεδα γλυκόζης είναι γεμάτα με αποβολή, μη φυσιολογική ανάπτυξη του εμβρύου.
Ορμονική εξέταση αίματος
Οι ορμόνες είναι υπεύθυνες για τη διατήρηση της εγκυμοσύνης, συμβάλλουν στην ανάπτυξη και την κανονική ανάπτυξη του μωρού. Οι αλλαγές στο ορμονικό υπόβαθρο είναι αιτίες της απειλής αποβολής, αναπτυξιακών παθολογιών. Αυτή η εντυπωσιακή ομάδα μελετών περιλαμβάνει εξετάσεις αίματος για hCG, οιστριόλη, προγεστερόνη. Οι πρώτες δύο ορμόνες προσδιορίζονται κατά τη διάρκεια του δεύτερου προγεννητικού διαγνωστικού ελέγχου και το επίπεδο της προγεστερόνης είναι σημαντικό τόσο στα πρώιμα στάδια (συμβάλλει στην παράδοση του εμβρύου) όσο και στο τέλος της θητείας του μωρού (μιλάει για την κατάσταση και την εργασία του πλακούντα).
Για την σωστή ανάπτυξη των εσωτερικών οργάνων του παιδιού χρειάζεται επαρκής ποσότητα θυρεοειδικών ορμονών. Μπορούν να ταυτοποιηθούν στο αίμα μιας εγκύου γυναίκας ως ελεύθερη Τ4 (θυροξίνη) και Τ3 (τριιωδοθυρονίνη). Οι δοκιμές για τα ελεύθερα Τ3 και Τ4 δεν θα συνταγογραφούνται σε όλους αλλά μόνο για τις γυναίκες που είχαν προβλήματα θυρεοειδούςκαθώς και την εμφάνιση τέτοιων προβλημάτων κατά τη διάρκεια της μεταφοράς του παιδιού.
Δημοφιλής είναι η ανάλυση πλακουντιακού λακτογόνου. Αυτή η ορμόνη παράγεται από τον ίδιο τον πλακούντα, συνήθως αυξάνεται κατά εβδομάδες εγκυμοσύνης, οπότε η πτώση του μπορεί να είναι ένα σημάδι της ανεπάρκειας του πλακούντα. Η συγκέντρωση της προλακτίνης επίσης διερευνάται.
Μεγάλη σημασία για την αναπαραγωγική υγεία της μελλοντικής μητέρας έχει η ορμόνη οιστραδιόλη, η οποία είναι υπεύθυνη για την κανονική λειτουργία των ωοθηκών, των σαλπίγγων, της ίδιας της μήτρας. Όσο πιο κοντά στον τοκετό, τόσο μεγαλύτερη είναι η συγκέντρωση οιστραδιόλης. Είναι επικίνδυνο όχι τόσο η περίσσεια αυτής της ορμόνης όσο η ανεπάρκεια της, δεδομένου ότι είναι γεμάτη με τερματισμό της εγκυμοσύνης και άλλες δυσάρεστες συνέπειες.
Μερικές φορές θέλετε να καθορίσετε το επίπεδο ανδρικής ορμόνης σεξουαλικής τεστοστερόνης στο αίμα μιας εγκύου γυναίκας. Αυτή η ορμόνη, αν και θεωρείται αρσενική, είναι επίσης παρούσα σε ορισμένες συγκεντρώσεις στις γυναίκες και το επίπεδό της αυξάνεται αρκετές φορές κατά τη διάρκεια της μεταφοράς ενός παιδιού, ειδικά σε γυναίκες έγκυες με αγόρια. Είναι επίσης μερικές φορές απαραίτητο να προσδιοριστεί η λεγόμενη ΑΜΤ - μια αντι-μουλλεριανή ορμόνη, η οποία είναι σημαντική για την αναπαραγωγική λειτουργία μιας ουσίας. Μια τέτοια ανάλυση συχνά συνταγογραφείται στις γυναίκες πριν και μετά την εξωσωματική γονιμοποίηση, καθώς και σε έγκυες γυναίκες που έχουν ιστορικό ανεπιτυχών προσπαθειών να γίνουν μητέρες - αποβολές και παγωμένες εγκυμοσύνες.
Όλες οι εξετάσεις για τον προσδιορισμό των ορμονικών επιπέδων πρέπει να λαμβάνεται το πρωί πριν το φαγητό. 8 ώρες πριν δεν πρέπει να πάρετε λιπαρά τρόφιμα, για μια ώρα δεν μπορείτε να καπνίσετε. Ένα δείγμα αίματος λαμβάνεται από μια φλέβα. Πολλοί παράγοντες μπορούν να επηρεάσουν τα αποτελέσματα των εξετάσεων, από τα φάρμακα που λαμβάνει μια γυναίκα στο σοβαρό άγχος που βιώνει. Αξίζει επίσης προσωρινά να μην δοθεί αίμα εάν έχει μετατεθεί πρόσφατα κάποια λοιμώδης νόσος.
Βιοχημική εξέταση αίματος
Αυτή η κοινή εργαστηριακή διαγνωστική μέθοδος σας επιτρέπει να δημιουργήσετε μια αρκετά ακριβή ιδέα για το πώς λειτουργούν τα εσωτερικά όργανα, πώς διεξάγονται οι μεταβολικές διεργασίες. Το τρέχον επίπεδο εργαστηριακής εξέλιξης επιτρέπει τον καθορισμό αρκετών δεκάδων διαφορετικών δεικτών σε δείγμα φλεβικού αίματος.
Στις εγκύους, οι εργαστηριακοί εργαζόμενοι καθορίζουν το επίπεδο γλυκόζης, το επίπεδο ουρίας, τη κρεατινίνη, τη συνολική πρωτεΐνη, το σίδηρο και το σίδηρο στον ορό, τη χολερυθρίνη, τη χοληστερόλη, την ομοκυστεΐνη, τη φερριτίνη ως μέρος μιας βιοχημικής μελέτης. Έτσι, η συγκέντρωση της χολερυθρίνης μπορεί να μιλήσει για την κατάσταση και τη λειτουργία του ήπατος, και η ουρία και η κρεατινίνη δείχνουν τη λειτουργικότητα και την υγεία των νεφρών και ολόκληρου του συστήματος αποβολής. Το AST (ασπαρτική αμινοτρανσφεράση) και η ALT (αμινοτρανσφεράση της αλανίνης) είναι ένζυμα που "σηματοδοτούν" το επίπεδο πιθανών διαταραχών στη λειτουργία της καρδιάς και του ήπατος, αντίστοιχα.
Η C-αντιδρώσα πρωτεΐνη μπορεί να είναι ένα σημάδι φλεγμονής στο σώμα μιας εγκύου γυναίκας. Επιπλέον, η βιοχημική μέθοδος έρευνας επιτρέπει να προσδιοριστεί η περιεκτικότητα του αίματος σε έγκυο ασβέστιο και κάλιο, νάτριο και χλώριο, που είναι τόσο αναγκαία κατά την περίοδο της κυήσεως του μωρού.
Εάν σας έχει δοθεί μια τέτοια ανάλυση, πάρτε το σοβαρά. Για να εμφανιστεί στην αίθουσα θεραπείας θα πρέπει να είναι αυστηρά στο άδειο στομάχι, κατά προτίμηση για 2-3 ημέρες πριν από τη δωρεά αίματος από μια φλέβα, μην τρώτε λιπαρά και τηγανητά τρόφιμα, θα πρέπει να εγκαταλείψετε πολλά μπαχαρικά και γλυκά.
Προσδιορισμός της πήξης του αίματος
Πρόκειται για μια ολόκληρη ομάδα δοκιμών που δεν πρέπει να απορριφθεί τουλάχιστον επειδή το αποτέλεσμα της επερχόμενης παράδοσης εξαρτάται από αυτό. Η ικανότητα του αίματος να θρομβώσει δεν επιτρέπει σε μια γυναίκα να πεθάνει κατά τη διάρκεια του τοκετού, επειδή η απώλεια αίματος αυτή τη στιγμή είναι αρκετά μεγάλη. Για διάφορους λόγους, το μέλλον του αίματος της μητέρας μπορεί να έχει αυξημένη ή μειωμένη ικανότητα πήξης. Αυτό ελέγχεται τόσο στην αρχή της εγκυμοσύνης όσο και στον τελικό της, αμέσως πριν τη γέννηση.
Ο κύριος κίνδυνος κατά τον τοκετό είναι η άφθονη αιμορραγία της μήτρας, η οποία μπορεί να συμβεί μετά τον «γεννημένο» πλακούντα, στον οποίο δεν υπάρχει πλέον καμία ανάγκη μετά τη γέννηση του μωρού. Οι γυναίκες προετοιμάζονται για αυτή την κρίσιμη στιγμή εκ των προτέρων. Από το δεύτερο τρίμηνο, το αίμα γίνεται πιο "παχύ", έτοιμο για αυξημένους θρόμβους αίματος, εάν είναι απαραίτητο.
Κατά τη διάρκεια της εγκυμοσύνης, μια τέτοια ανάλυση θα πρέπει να γίνει πολλές φορές - στην αρχή, στη μέση και αμέσως πριν τη γέννηση. Οι κύριοι δείκτες είναι το APTTV (χρόνος που απαιτείται για την πήξη), το επίπεδο των αιμοπεταλίων και το ινωδογόνο, το αντιπηκτικό λύκο.
Ένα coagulogram περιλαμβάνει τον ορισμό μιας INR - διεθνή κανονικοποιημένη στάση. Η έρευνα προσδιορίζει το χρόνο που απαιτείται για το σχηματισμό θρόμβου, τον επονομαζόμενο χρόνο προθρομβίνης. Κανονικά, κυμαίνεται από 17 έως 20 δευτερόλεπτα.
Η συγκέντρωση του συμπλόκου σύμπλοκου συμπλόκου προσδιορίζεται επίσης - διαλυτό σύμπλοκο μονομερούς ινικής. Το αποτέλεσμα αυτής της τιμής είναι σημαντικό για τη διάγνωση αναπτυξιακών προβλημάτων ή πρόωρης γήρανσης του πλακούντα. Και επειδή τα μονομερή ινώδους δεν αυξάνονται από μόνες τους, αλλά συνδέονται συνήθως με τον αριθμό των αιμοπεταλίων, η TEG πραγματοποιείται επίσης με ένα θρομβοελαστόγραμμα. Η αιμόσταση - η ισορροπία του αίματος, η οποία δεν επιτρέπει την πυκνότητα ή την υπερβολική μείωση του - είναι πολύ σημαντική.
Οποιεσδήποτε παραβιάσεις απαιτούν άμεση ιατρική διόρθωση.
Ανάλυση Ηπατίτιδας Β και Γ
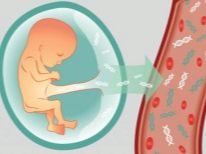
Η ηπατίτιδα σε έγκυες γυναίκες εμφανίζεται συχνά χωρίς συμπτώματα, αλλά η επίδραση των ιών στο μωρό μπορεί να είναι καταστροφική και η πιθανότητα ενδομήτριας μόλυνσης είναι χαμηλότερη από την πιθανότητα μόλυνσης κατά τη διάρκεια του τοκετού. Η προδοσία της ηπατίτιδας είναι ότι μια γυναίκα δεν μπορεί να μαντέψει για την ασθένεια και να μην την συσχετίσει με το πρόσφατο σεξ, να επισκεφτεί έναν οδοντίατρο, να τρυπήσει, να φάει νωπό γάλα και στρείδια.
Η ηπατίτιδα C είναι πιο επικίνδυνη από την ηπατίτιδα Β, επειδή συχνά οδηγεί σε ενδομήτρια μόλυνση στο έμβρυο, καθώς και στο θάνατο του μωρού τόσο στη μήτρα όσο και στις πρώτες ώρες μετά τη γέννηση. Για πολλές μελλοντικές μητέρες, το θετικό αποτέλεσμα αυτού του εργαστηριακού τεστ αίματος είναι απροσδόκητο. Η ηπατίτιδα γι 'αυτούς ανοίγει.
Επομένως, δεν πρέπει να αρνηθείτε να υποβληθείτε σε μια τέτοια διάγνωση, διότι δεν απαιτεί ξεχωριστή επίσκεψη στην αίθουσα θεραπείας - θα ληφθεί φλεβικό αίμα μαζί με το υλικό για βιοχημική ή κλινική ανάλυση.
Αν το αποτέλεσμα είναι αμφίβολο, ψευδώς θετικό ή ψευδώς αρνητικό - η διάγνωση επαναλαμβάνεται.
Δοκιμή για σύφιλη και hiv
Για την προστασία του παιδιού από τη μόλυνση με τον ιό της ανθρώπινης ανοσοανεπάρκειας, παρέχεται ειδική αντιρετροϊκή θεραπεία κατά τη διάρκεια της εγκυμοσύνης. Σε αυτή την περίπτωση, η πιθανότητα μόλυνσης ενός μωρού είναι μικρότερη από το ένα τοις εκατό. Αλλά για να αρχίσει μια τέτοια θεραπεία και να οδηγήσει σωστά μια τέτοια εγκυμοσύνη, ο γιατρός πρέπει να είναι σίγουρος για το HIV κατάσταση της εγκύου γυναίκας.
Η ανάλυση γίνεται δύο φορές για την εγκυμοσύνη, όχι επειδή το θέλει ο γιατρός. Αυτό οφείλεται στην περίοδο επώασης - είναι από 3 μήνεςαλλά επειδή στην αρχή της εγκυμοσύνης, όταν μια γυναίκα καταγράφει, η ανάλυση μπορεί να είναι αρνητική, και ήδη στις 30 εβδομάδες μπορεί να γίνει θετική.
Σε εργαστηριακές συνθήκες, στο φλεβικό αίμα της μελλοντικής μητέρας προσδιορίζονται αντισώματα κατά του HIV. Κανονικά δεν πρέπει να είναι. Η ανάλυση της σύφιλης διεξάγεται επίσης επανειλημμένα κατά τη διάρκεια της θητείας. Αυτό οφείλεται επίσης στη διάρκεια της περιόδου επώασης της ασθένειας.
Η σύφιλη είναι επικίνδυνη κατά τη διάρκεια της εγκυμοσύνης επειδή μπορεί να οδηγήσει σε αποβολή, στην πρόωρη γέννηση, στην ενδομήτρια μόλυνση του μωρού. Για να μιλήσει με σιγουριά για το αν υπάρχει σύφιλη, καμία γυναίκα δεν μπορεί. Ακόμη και αν όλες οι σεξουαλικές επαφές της βρίσκονται υπό έλεγχο, τότε δεν μπορεί να ειπωθεί το ίδιο για τον σύντροφο, εκτός από τη μετάδοση της ασθένειας με νοικοκυριό. Η αρκετά σύφιλη δεν μπορεί να εκδηλωθεί.
Μια εξέταση αίματος για αυτή τη δυσάρεστη αφροδίσια ασθένεια πραγματοποιείται με δύο μεθόδους - μικροαντίδραση καθίζησης ή αντίδραση Wasserman. Συνηθέστερη είναι η δεύτερη μέθοδος. Τόσο κατά τη διάρκεια της εγκυμοσύνης μπορεί να δώσει ψευδή θετικά αποτελέσματα, βυθίζοντας την μέλλουσα μητέρα σε σοκ. Δυστυχώς, αυτό συμβαίνει αρκετά συχνά κατά τη διάρκεια της εγκυμοσύνης. Μόνο μια πρόσθετη εξέταση θα βοηθήσει να διαπιστωθεί εάν είναι πραγματικά η σύφιλη.
Συνιστάται να κάνετε αυτές τις εξετάσεις με άδειο στομάχι. Το αίμα λαμβάνεται από μια φλέβα. Συχνά, η ανάλυση συνδυάζεται με τη συλλογή υλικού για έρευνα σχετικά με άλλες λοιμώξεις.
Ανάλυση μόλυνσης TORCH
Το TORCH είναι μια σύντμηση, πίσω από την οποία βρίσκονται τα κεφαλαία των λατινικών ονομάτων των πιο κοινών και πιο επικίνδυνων λοιμώξεων για τις μελλοντικές μητέρες - τοξοπλάσμωση, ερυθρά, μόλυνση με κυτταρομεγαλοϊό, έρπητα. Εάν μια γυναίκα υπέστη ορισμένες από αυτές τις παθήσεις νωρίτερα, πριν από την έναρξη της εγκυμοσύνης, τότε θα ανιχνευθούν στο αίμα της αντισώματα του τύπου IgG, τα οποία υποδεικνύουν την παρουσία αντισωμάτων σε αυτές τις μολύνσεις στο σώμα. Κατά συνέπεια, το παιδί βρίσκεται επίσης υπό την προστασία του.
Εάν τα αντισώματα που ανιχνεύονται στο αίμα είναι χαρακτηριστικά της ενεργού φάσης της ανοσολογικής αντίδρασης - IgM και IgA, τότε η γυναίκα χρειάζεται επειγόντως τη βοήθεια ενός ειδικού για μολυσματικές ασθένειες και ενδεχομένως τερματισμό της εγκυμοσύνης για ιατρικούς λόγους. Τέτοια αντισώματα υποδεικνύουν ότι μια γυναίκα υποφέρει από αυτές τις ασθένειες και αυτό αυξάνει την πιθανότητα ανωμαλιών ανάπτυξης, θανάτου και αναπηρίας του μωρού κατά δέκα.
Για την ερυθρά, την τοξοπλάσμωση, τους ιούς του έρπητα και τον κυτομελοϊό, το αίμα θα ληφθεί από μια φλέβα. Η προετοιμασία για την ανάλυση δεν απαιτείται, δηλαδή, δεν μπορείτε να πεθάνει από την πείνα πριν επισκεφθείτε την αίθουσα θεραπείας.
Πρόσθετες αναλύσεις
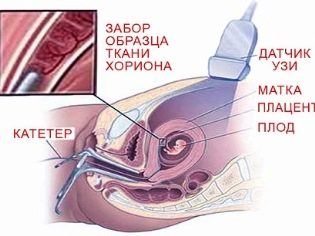
Εκτός από τις δοκιμασίες που μπορούν να συνταγογραφηθούν και να πραγματοποιηθούν στις συνθήκες της προγεννητικής κλινικής, μερικές φορές υπάρχει ανάγκη για πρόσθετη έρευνα. Αυτές περιλαμβάνουν τη σύνθετη IPD - επεμβατική προγεννητική διάγνωση.Συνήθως διεξάγεται υπό συνθήκες ιατρικών γενετικών κέντρων.
Σας επιτρέπει να προσδιορίσετε με ακρίβεια αν το μωρό είναι υγιές. Μια γυναίκα μπορεί να αναφέρεται σε τέτοιες εξετάσεις. στην οποία τα αποτελέσματα της πρώτης και της δεύτερης προβολής έδειξαν υψηλό και εξαιρετικά υψηλό κίνδυνο γέννηση παιδιού με χρωμοσωμικές ανωμαλίες.
Αρχικά, παρέχεται συμβουλευτική βοήθεια στην γυναίκα - αποστέλλεται σε μια υποδοχή για τη γενετική, η οποία επιλέγει και προσφέρει στην αναμένουσα μητέρα έναν από τους τρόπους επιβεβαίωσης ή αναιτιολόγησης των ανησυχητικών αποτελεσμάτων της εξέτασης.
Η χοριακή βιοψία είναι μια μελέτη που μπορεί να προγραμματιστεί το νωρίτερο, από 10-12 εβδομάδες. Μέσω του τράχηλο με ειδικό καθετήρα ή μέσω μακράς διάτρησης της βελόνας στο πρόσθιο κοιλιακό τοίχωμα λαμβάνονται για ανάλυση του χοριακού ιστού. Αυτή η μελέτη καθιστά δυνατό, με πιθανότητα 99%, να διαπιστωθεί σε ένα παιδί σύνδρομο Down και άλλες συγγενείς χρωμοσωμικές ανωμαλίες, ελαττώματα νευρικού σωλήνα, κληρονομικές ασθένειες, αιμοφιλία, το φύλο του παιδιού και ακόμη και να καθιερωθεί η πατρότητα εάν είναι απαραίτητο.
Μια μέθοδος συν είναι ότι το συμπέρασμα καταρτίζεται μέσα σε λίγες μέρες, και αν επιβεβαιωθεί η θλιβερή διάγνωση, η γυναίκα και οι συγγενείς της έχουν χρόνο να αποφασίσουν για την περαιτέρω τύχη της εγκυμοσύνης - να αφήσουν το παιδί με την παθολογία ή να την διακόψουν για ιατρικούς λόγους.
Η ελάχιστη βιοψία είναι ο κίνδυνος μόλυνσης των μεμβρανών του εμβρύου, του ίδιου του εμβρύου, καθώς και η εμφάνιση αιμορραγίας και άμβλωσης. Μια γυναίκα με αρνητική διάγνωση του παράγοντα Rh μπορεί να προκαλέσει μια σύγκρουση. Οι κίνδυνοι υπολογίζονται στο 2-5%.
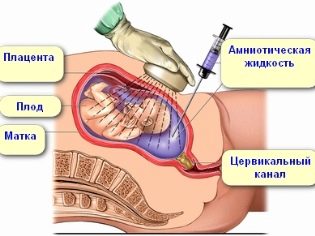
Στο δεύτερο τρίμηνο, μπορεί να πραγματοποιηθεί πλακτοκέντηση για μια γυναίκα - λαμβάνοντας ένα δείγμα ιστών πλακούντα για γενετική ανάλυση με τον ίδιο τρόπο όπως περιγράφηκε. Την εβδομάδα 15-16, ο μαιευτικός υπολογισμός του όρου για μια γυναίκα μπορεί να προσφέρει ένα τεστ αμνιακού υγρού - αμνιοκέντηση.
Η πρόσληψη αμνιακού υγρού περνά μέσα από μια μακριά βελόνα μέσω του πρόσθιου κοιλιακού τοιχώματος. Η όλη διαδικασία παρακολουθείται ακούραστα από έναν τεχνικό υπερήχων. Η διαδικασία παρακολουθείται στην οθόνη του σαρωτή υπερήχων. Οι οδυνηρές αισθήσεις μιας γυναίκας σταματούν με τοπική ή γενική αναισθησία. Αυτή η ανάλυση δεν φαίνεται μόνο σε εκείνους των οποίων η εξέταση δείχνει υψηλό κίνδυνο εμφάνισης παιδιού με γενετικές ασθένειες, αλλά και σε γυναίκες που έχουν υψηλούς τίτλους αντισωμάτων στο αίμα, δεδομένου ότι η μέθοδος θα επιτρέψει τον προσδιορισμό της φύσης και της πορείας της αντιπαράθεσης Rh, καθώς και των γυναικών που έχουν ιατρό υποψιάζεται σοβαρή υποξία του εμβρύου.
Ο κίνδυνος αρνητικών συνεπειών για την κατάσταση της εγκύου γυναίκας και του μωρού της σε αυτή την περίπτωση είναι χαμηλότερος από ότι με βιοψία χορίου. Εκτιμάται περίπου στο 1-3%. Το μείον της μεθόδου έγκειται στη διάρκειά της - μερικές φορές χρειάζονται μέχρι και 6 εβδομάδες για να πάρει το αποτέλεσμα.
Στο δεύτερο τρίμηνο, από την 18η εβδομάδα, είναι δυνατή η διεξαγωγή συλλογής καρδιακής σύσπασης για ανάλυση του αίματος του ομφάλιου λώρου του μωρού. Η "εξόρυξη" της με τον ίδιο τρόπο - μέσω του πρόσθιου κοιλιακού τοιχώματος. Από τη μέση της εγκυμοσύνης μπορεί επίσης να αναφερθεί βιοψία μωρού. Η πιο τραυματική μέθοδος, σε 8-10% των περιπτώσεων που οδηγούν σε αυθόρμητες αποβολές, είναι η εμβρυοσκόπηση. Ένας εύκαμπτος καθετήρας εισάγεται στη μήτρα και το μωρό εξετάζεται προσεκτικά σε μια οθόνη. Μπορείτε να κάνετε αυτή τη διαδικασία στις 18-19 εβδομάδες της εγκυμοσύνης, αλλά η διαδικασία για κατανοητούς λόγους συνταγογραφείται αρκετά σπάνια.
Οι μη επεμβατικές μέθοδοι δεν είναι ιδιαίτερα ακριβείς και είναι λιγότερο επικίνδυνες για τις γυναίκες και τα παιδιά. Μεταξύ των ακριβών μη επεμβατικών τρόπων για να μάθετε τα πάντα για την υγεία του μωρού μπορεί να σημειωθεί μόνο μη επεμβατική δοκιμή DNA. Διεξάγεται σε ειδικές γενετικές κλινικές και ιατρικά κέντρα. Στο αίμα μιας εγκύου γυναίκας τα ερυθρά αιμοσφαίρια του μωρού αναγνωρίζονται και απελευθερώνονται, τα οποία εμφανίζονται ήδη από την 8η εβδομάδα της εγκυμοσύνης. Στη συνέχεια, στα κύτταρα του αίματος ενός παιδιού, το μοναδικό του DNA είναι απομονωμένο, πράγμα που μας επιτρέπει να κρίνουμε αν υπάρχουν παθολογίες και αναπτυξιακές ανωμαλίες με ακρίβεια μέχρι 98-99%.Το μειονέκτημα της ανάλυσης είναι ότι είναι πολύ ακριβό - μερικές δεκάδες χιλιάδες ρούβλια.
Συμπέρασμα
Οι εξετάσεις εγκυμοσύνης μπορούν να ανατεθούν σε μια ποικιλία, εξαρτάται από το πώς προχωράει η μεταφορά του παιδιού. Όλοι, εάν υπάρχει ιατρική συνταγή γιατρού (εκτός από την καινοτόμο μη επεμβατική δοκιμή DNA), εκτελούνται για τη μελλοντική μητέρα εντελώς δωρεάν. Ωστόσο, το δικαίωμα μιας γυναίκας είναι να επιλέξει ένα εργαστήριο και μια κλινική όπου θα εξεταστεί και αν επιλέξει να μην έχει εργαστήριο διαβούλευσης, θα πρέπει να κάνει εξετάσεις έναντι αμοιβής στα ποσοστά της επιλεγμένης κλινικής.
Στο επόμενο βίντεο θα βρείτε ένα χρήσιμο ημερολόγιο της εγκυμοσύνης ανά εβδομάδα και μια λίστα των απαραίτητων εξετάσεων.