Τα πάντα για τη γυναικεία στειρότητα: από τα συμπτώματα και τις αιτίες της θεραπείας
Η μητέρα μιας γυναίκας είναι φυσική, επειδή η φύση της παρείχε τέτοιο ρόλο. Αλλά κάποιοι από το δίκαιο φύλο αντιμετωπίζουν την αδυναμία να συλλάβουν ένα μωρό. Σε ποιες περιπτώσεις μιλάμε για γυναικεία στειρότητα, τι το προκαλεί, πώς να θεραπεύσει διάφορες μορφές διαταραχών της γυναικείας αναπαραγωγικής λειτουργίας - όλα αυτά περιγράφονται στο άρθρο.
Τι είναι αυτό;
Η γυναικεία στειρότητα είναι ένα σοβαρό ψυχολογικό και συναισθηματικό τραύμα όχι μόνο για την ίδια την γυναίκα αλλά και για τον σύντροφό της, διότι μια φορά σε κάθε ζευγάρι υπάρχει μια ερώτηση σχετικά με την ανάγκη για παιδιά. Η υπογονιμότητα δεν μπορεί να είναι φυσιολογική, διότι το θηλυκό σώμα έχει σχεδιαστεί με τέτοιο τρόπο ώστε όλα σε αυτό να παρέχονται για τη μεταφορά και τη γέννηση του μωρού.
Πολύ συχνά, οι γυναίκες αναρωτιούνται για πιθανή στειρότητα μετά από αρκετούς μήνες ανεπιτυχών προσπαθειών για να συλλάβουν ένα παιδί. Ωστόσο, στην ιατρική υπάρχουν σαφείς παράμετροι με τις οποίες μια γυναίκα μπορεί να θεωρηθεί άγονη. Μιλούν για πιθανή υπογονιμότητα μόνο εάν το ζευγάρι αποτύχει να συλλάβει ένα παιδί για δύο χρόνια. Στην περίπτωση αυτή, ένας άνδρας και μια γυναίκα πρέπει να έχουν κανονική σεξουαλική ζωή, οι σεξουαλικές επαφές πρέπει να είναι απροστάτευτες.
Ακριβώς η διάγνωση της «στειρότητας» μπορεί να γίνει μόνο μετά από ενδελεχή εξέταση. Πρέπει να περάσει και οι δύο σύζυγοι, γιατί μερικές φορές ο λόγος για την έλλειψη παιδιών δεν έγκειται μόνο στα χαρακτηριστικά του θηλυκού σώματος. Μόνο αν γνωρίζετε με βεβαιότητα ότι ένας άνθρωπος είναι εντελώς υγιής και μπορεί να έχει παιδιά, μπορούμε να μιλάμε για γυναικεία στειρότητα.
Εάν η ανδρική υπογονιμότητα βασίζεται κυρίως σε παραβιάσεις της σύνθεσης ή της ποσότητας σπέρματος, καθώς και ανωμαλίες των αγγείων deferens, τότε υπάρχουν σημαντικά περισσότεροι τύποι γυναικείας στειρότητας. Το γυναικείο σώμα είναι πιο σύνθετο και οι διαδικασίες που λαμβάνουν χώρα κάθε μήνα είναι καταπληκτικές και πολύπλευρες. Σε οποιοδήποτε στάδιο της λειτουργίας του αναπαραγωγικού συστήματος της γυναίκας μπορεί να αποτύχει, πράγμα που θα αποτρέψει τη σύλληψη του μωρού.
Αρσενικό γόνιμα συνεχώς, δηλαδή, την ικανότητά του να γονιμοποιεί σχεδόν αμετάβλητη καθ 'όλη τη διάρκεια της ζωής. Μια γυναίκα είναι εύφορη μόνο λίγες μέρες το μήνα και ο αριθμός των ωαρίων που της έχουν χορηγηθεί για ζωή είναι περιορισμένος. Όταν τρέχουν χαμηλά, αρχίζει η εμμηνόπαυση.
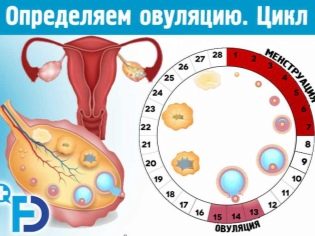
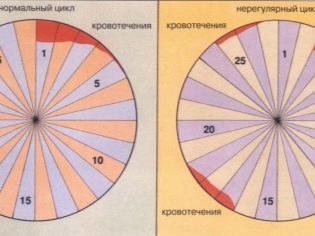
Μια υγιής γυναίκα μπορεί να συλλάβει ένα μωρό μόνο στη μέση του κύκλου της εμμήνου ρύσεως: την ημέρα της ωορρηξίας ή την επόμενη ημέρα. Ωστόσο, τα σπερματοζωάρια μπορούν να περιμένουν το ωάριο από το θυλάκιο. Ως εκ τούτου, οι ημέρες από τις 11-12 έως τις 15-16 ημέρες του εμμηνορροϊκού κύκλου θεωρούνται ευνοϊκές για τη σύλληψη (με μια τυπική διάρκεια κύκλου 28 ημερών). Με έναν σχετικά μακρύ κύκλο, οι ημέρες που είναι κατάλληλες για σεξουαλική επαφή μετατοπίζονται σε υψηλότερη κατεύθυνση, με μικρότερη διάρκεια - σε μικρότερη.
Μπορούμε να μιλάμε για υπογονιμότητα αν μια γυναίκα γνωρίζει σίγουρα τις περιόδους της ωορρηξίας της, παρακολουθεί τον εμμηνορροϊκό κύκλο όταν οι σύντροφοι εισέρχονται στη σεξουαλική επαφή χωρίς προστασία στη σωστή στιγμή για σύλληψη, αλλά δεν μπορούν να επιτύχουν το επιθυμητό αποτέλεσμα. Στην περίπτωση αυτή, είναι απαραίτητο να προσδιοριστεί ο τύπος και η αιτία της παραβίασης προκειμένου να κατανοηθεί εάν μπορεί να αντιμετωπιστεί και πώς να το κάνει.
Προβολές
Η υπογονιμότητα στις γυναίκες μπορεί να είναι απόλυτη και σχετική.Απόλυτη στην ιατρική είναι μια παραβίαση που προκαλείται από τα ανατομικά χαρακτηριστικά των οργάνων του αναπαραγωγικού συστήματος (δεν υπάρχουν ωοθήκες από τη γέννηση, δεν υπάρχει μήτρα, σωληνάρια). Όταν αυτές οι παθολογίες βρίσκονται σε ένα κορίτσι, οι γιατροί συνήθως δεν μπορούν να αλλάξουν τίποτα - η ίδια η φύση δεν έχει προβλέψει μια τέτοια γυναίκα να πολλαπλασιάζεται. Ακόμα και η πλαστική χειρουργική για την εμφύτευση των ωοθηκών του δότη ή η δημιουργία ελλειπουσών σωλήνων συνήθως δεν λειτουργούν και είναι ακόμα πειραματικές. Τέτοια στειρότητα, ευτυχώς, σπάνια διαγιγνώσκεται. Είναι στις περισσότερες περιπτώσεις συγγενείς ή γενετικές.
Η σχετική στειρότητα προκαλείται πάντα από κάποιο παράγοντα ή ομάδα ανεπιθύμητων παραγόντων με την παρουσία φυσιολογικών ανατομικών δεδομένων. Στις περισσότερες περιπτώσεις, με τη σχετική υπογονιμότητα μετά την εγκαθίδρυση και την εξάλειψη της ακριβούς αιτίας, οι γιατροί καταφέρνουν να βοηθήσουν τη γυναίκα να γίνει μητέρα. Αυτή η μορφή υπογονιμότητας είναι επιδεκτική διόρθωσης.
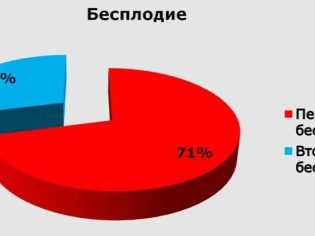
Επιπλέον, η στειρότητα στο δίκαιο φύλο μπορεί να είναι πρωτογενής και δευτεροβάθμια. Μιλούν για το πρωταρχικό σε περίπτωση που μια γυναίκα δυσκολεύεται με τη σύλληψη ενός πρώτου γεννημένου παιδιού, όταν δεν είχε προηγούμενες εγκυμοσύνες, συμπεριλαμβανομένων αυτών που έληξαν με αποβολές και αποβολές. Η δευτερεύουσα στειρότητα ονομάζεται παραβίαση που συμβαίνει εάν μια γυναίκα είχε μια εγκυμοσύνη πριν, αλλά τελείωσαν ανεπιτυχώς ή τη γέννηση ενός παιδιού.
Πρόσφατα, υπήρξε σημαντική αύξηση της δευτερογενούς γυναικείας στειρότητας σε όλο τον κόσμο - πολλές γυναίκες που έχουν παιδιά από τον πρώτο γάμο τους, για παράδειγμα, δεν μπορούν να συλλάβουν ένα μωρό σε ένα δεύτερο ή τρίτο γάμο. Ακόμη και οι ίδιοι σύζυγοι δεν καταφέρνουν πάντα να συλλάβουν ένα δεύτερο παιδί. Κάθε τέτοια περίπτωση απαιτεί λεπτομερή εξέταση, επειδή οι λόγοι δεν καθορίζονται πάντοτε με υπερήχους ή σύμφωνα με δεδομένα δοκιμών.
Μερικές φορές η έλλειψη γονιμότητας είναι συνέπεια ενός βαθιού ψυχολογικού τραύματος, έμπειρου άγχους, προβλημάτων συναισθηματικού επιπέδου.
Επιπλέον, υπάρχουν διάφοροι τύποι υπογονιμότητας που προκαλούνται από τις αιτίες της κατάστασης.
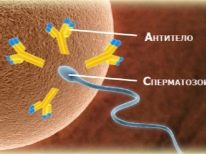
- Ανοσολογικό. Μια τέτοια στειρότητα υποδεικνύεται εάν το σώμα μιας γυναίκας παράγει αντισώματα έναντι αντισωμάτων ή αντισώματα κατά του εμβρύου. Στην πρώτη περίπτωση (σε περίπτωση αυτοανοσίας στειρότητας), η σύλληψη γίνεται αδύνατη, αφού η ασυλία μιας γυναίκας ρίχνει μια ολόκληρη στρατιά αντισωμάτων στα σπερματοζωάρια και τα καταστρέφει ακόμη και στο δρόμο προς την ωοθήκη. Στη δεύτερη περίπτωση, μιλάμε για χρόνια αποβολή. Κατά τη διάρκεια της σύλληψης, η ασυλία της γυναίκας κάνει ό, τι είναι δυνατόν για να απαλλαγεί από το μωρό, επειδή είναι μόνο η μισή γενετικά παρόμοια με τον μητρικό οργανισμό και το δεύτερο 50% στον γονιδιώματά του είναι τα πατρικά γονίδια.
- Ενδοκρινικό. Αυτός είναι ένας αρκετά συνηθισμένος τύπος γυναικείας υπογονιμότητας που σχετίζεται με ορμονικές διαταραχές. Και μιλάμε εδώ όχι μόνο για την παραβίαση της παραγωγής και της ισορροπίας των ορμονών φύλου, αλλά και για τη διακοπή του θυρεοειδούς αδένα, του υποθαλάμου και της υπόφυσης, καθώς και μερικές δεκάδες ορμονικές ανωμαλίες.
- Ανανεωτική. Ακόμα και σε μια υγιή γυναίκα, η ωορρηξία δεν συμβαίνει κάθε μήνα. Σε ορισμένες περιπτώσεις, ωστόσο, ο αριθμός των κύκλων ανεπάρκειας κυριαρχεί ή είναι συνήθης. Εάν μια γυναίκα δεν ωριμάσει και δεν αφήνει ένα ωοθυλάκιο, έτοιμο για γονιμοποίηση, δεν μπορεί να γίνει σύλληψη.
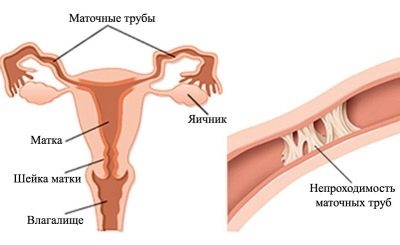
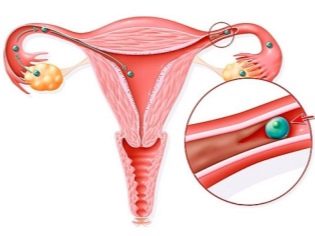
- Σωλήνας-περιτοναϊκή. Αυτός ο τύπος υπογονιμότητας συνεπάγεται παραβίαση της ευρεσιτεχνίας των σαλπίγγων. Κατ 'αρχάς, τα κινητά και τα μικρά σπερματοζωάρια κάνουν το δρόμο τους μέσα από αυτά, και μετά τη γονιμοποίηση, ένα γονιμοποιημένο αυγό κατέρχεται μέσω του σωλήνα για εμφύτευση στην κοιλότητα της μήτρας.
Εάν η βατότητα του σωλήνα σπάσει, η σύλληψη μπορεί να μην λάβει χώρα ή η κυψέλη αυγού μπορεί να πεθάνει στο δρόμο προς τη μήτρα. Επίσης σε αυτή την περίπτωση, μπορεί να τοποθετηθεί στον σωλήνα και θα ξεκινήσει μια έκτοπη εγκυμοσύνη, καταδικασμένη να διακόψει.
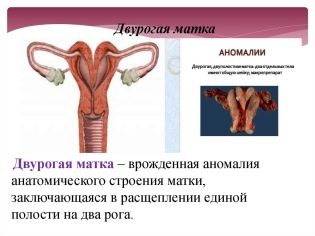
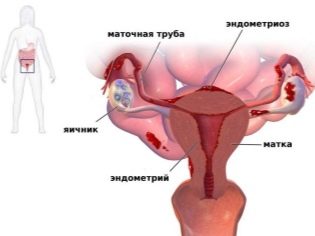
- Η μήτρα. Με αυτό το είδος υπογονιμότητας, μια γυναίκα έχει μια συγγενή ή επίκτητη ανωμαλία της δομής της μήτρας. Τέτοιες ανωμαλίες περιλαμβάνουν τη σάλια ή τη δίχρονη μήτρα, την υποπλασία του κύριου αναπαραγωγικού οργάνου των γυναικών, καθώς και μερικές αποκτηθείσες ανωμαλίες: όγκοι, μετα-αμβλώσεις μεταβολές του ενδομητρίου και άλλα προβλήματα. Σε αυτή τη μορφή, το έμβρυο δεν έχει σχεδόν καμία πιθανότητα να εδραιωθεί στην κοιλότητα της μήτρας, η εμφύτευση δεν συμβαίνει.
- Idiopathic. Μια τέτοια στειρότητα αναφέρεται στην περίπτωση που δεν υπάρχουν αντικειμενικοί λόγοι για την εξασθένιση της γονιμότητας σε μια γυναίκα σύμφωνα με τα αποτελέσματα της έρευνας. Τα αναπαραγωγικά όργανα της είναι σε άριστη κατάσταση, δεν υπάρχει ανοσολογικός παράγοντας, όλα είναι σε τάξη με ορμονικό υπόβαθρο, εμφανίζεται ωορρηξία, αλλά δεν υπάρχει σύλληψη. Αυτή είναι η πιο μυστηριώδης μορφή της παθολογίας, αφού κανείς δεν ξέρει ακριβώς τι πρέπει να γίνει με αυτήν.
Πολύ συχνά, η ψυχολογική στειρότητα είναι "μάσκες" με αυτόν τον τρόπο και μια γυναίκα που υποβάλλεται σε λεπτομερή διαγνωστική εξέταση ακούει τη διάγνωση "ιδιοπαθή στειρότητα", επειδή ο πραγματικός λόγος έγκειται στην ψυχή και τη συναισθηματική διάθεση.
Στις περισσότερες περιπτώσεις, οι γυναίκες κυριαρχούνται από τέτοιους τύπους στειρότητας όπως οι ορμονικές, οι ανώμαλες, η μήτρα και οι σάλιο-περιτοναϊκές. Αποτελούν το 80% όλων των περιπτώσεων. Συχνά, οι τύποι υπογονιμότητας διαγιγνώσκονται αναμεμειγμένοι, για παράδειγμα, ορμονικές διαταραχές, ως αποτέλεσμα των οποίων οδηγούν σε δυσλειτουργία των ωοθηκών και κύκλους εμμηνορρυσιακού κύκλου ή ανεπαρκούς κύκλου. Σε αυτή την περίπτωση, η στειρότητα θεωρείται ενδοκρινική-ανεπαρκής και η ορμονική ανισορροπία στο πλαίσιο της ταυτόχρονης απόφραξης των σαλπίγγων είναι μια ενδοκρινική-σωληνωτή μορφή στειρότητας.
Περίπου το 30% όλων των περιπτώσεων υπογονιμότητας συμβαίνουν σε μια παραλλαγή της μορφής της μήτρας - η ενδομητριοειδή μορφή στειρότητας. Περίπου το 7% των περιπτώσεων αποδίδεται σε ανοσοποιητική στειρότητα και σχεδόν το 15% των ζευγαριών μετά την εξέταση θεωρείται εντελώς υγιές, δηλαδή, η στειρότητα στην περίπτωση τους έχει ιδιοπαθή μορφή.
Για την επιτυχή θεραπεία, δεν είναι τόσο πολύ το είδος της στειρότητας που είναι σημαντικό, όπως ο σωστός προσδιορισμός της αιτίας της. Εάν υπάρχουν πολλοί λόγοι, είναι σημαντικό να καθοριστεί ο κύριος παράγοντας που ξεκίνησε μια σειρά ανεπιθύμητων διεργασιών και αλλαγών στο γυναικείο σώμα.
Αιτίες και συμπτώματα
Οι λόγοι για τους οποίους η γυναικεία αναπαραγωγική λειτουργία μπορεί να είναι μειωμένη, αρκετά.
Ορμόνες
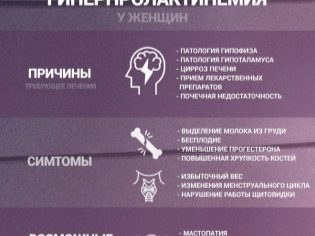
Στη συντριπτική πλειοψηφία των περιπτώσεων σε γυναίκες με ορμονική μορφή στειρότητας, αυξημένη παραγωγή προλακτίνης, καθώς και προβλήματα με το φύλο και τις θυρεοτροπικές ορμόνες, αποτρέπουν τη σύλληψη. Μια τέτοια παθολογία μπορεί να αναπτυχθεί λόγω δυσλειτουργίας των σεξουαλικών αδένων, του θυρεοειδούς αδένα, καθώς και της υπόφυσης και του υποθάλαμου.
Υποφυσιακές διαταραχές μπορεί να αναπτυχθούν ως οι μακροχρόνιες επιδράσεις τραυματικού εγκεφαλικού τραύματος, τραυματισμών στο στήθος και όγκων στον εγκέφαλο. Σε αυτή την περίπτωση, αυξημένη παραγωγή προλακτίνης, η οποία καταστέλλει την παραγωγή ορμονών που διεγείρουν θύλακες. Στο σώμα μιας γυναίκας δεν αναπτύσσεται και δεν ωριμάζει το ωάριο, οι ωοθήκες χάνουν τη λειτουργία τους. Τα συμπτώματα αυτής της πάθησης είναι αρκετά χαρακτηριστικά: η γυναίκα γίνεται πολύ ακανόνιστη, και στη συνέχεια σπάνια μέχρι την πλήρη εξαφάνιση, εμμηνόρροια.
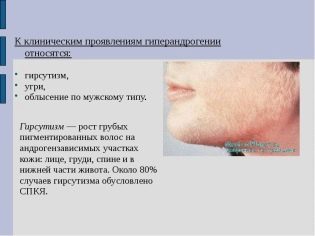
Ο υπερανδρογονισμός μπορεί επίσης να προκαλέσει στειρότητα. Αυτός ο περίπλοκος όρος δηλώνει την περίσσεια παραγωγής αρσενικών ορμονών φύλου. Η μικρή τους ποσότητα είναι πολύ σημαντική για την κανονική λειτουργία του θηλυκού σώματος, αλλά η περίσσεια, αντίθετα, καταστέλλει τις αναπαραγωγικές λειτουργίες. Οι αρσενικές ορμόνες παράγονται από τον φλοιό των επινεφριδίων και τις ωοθήκες.
Τα συμπτώματα μιας τέτοιας ενδοκρινικής υπογονιμότητας έχουν επίσης μια αρκετά χαρακτηριστική εικόνα: η γυναίκα είναι παχύσαρκη, τα μαλλιά της μεγαλώνουν αρσενικά (μουστάκι ή ακόμα και γενειάδα, υπάρχει τριχοφυΐα στο στήθος ή στην πλάτη).Μηνιαία πάει ακανόνιστα, μερικές φορές αιμορραγία της μήτρας μπορεί να συμβεί στη μέση του κύκλου, για αρκετούς μήνες η εμμηνόρροια μπορεί να απουσιάζει.
Οι γυναίκες με ασθένειες του θυρεοειδούς δεν έχουν μόνο δυσκολία να συλλάβουν, αλλά διατρέχουν επίσης τον κίνδυνο να μην τοποθετήσουν το μωρό αν η σύλληψη λάβει χώρα. Επιπλέον, με την τοξική βδομάδα αυξάνεται σημαντικά η πιθανότητα να έχει ένα μωρό με αναπτυξιακές ανωμαλίες.
Όταν η ισορροπία των οιστρογόνων και της προγεστερόνης διαταραχθεί, είναι συχνά πιθανό να συλλάβει ένα μωρό, αλλά είναι σχεδόν αδύνατο να το βγάλουμε χωρίς την παρέμβαση των γιατρών. Οι ενδοκρινικές διαταραχές στο σώμα μιας γυναίκας συχνά προκαλούν κίρρωση του ήπατος, σοβαρές καρδιακές και νεφροπάθειες, καθώς και καρκίνο, φυματίωση και ηπατίτιδα.
Έμφυτη γυναικεία στειρότητα με αυξημένο αριθμό επιπλέον κιλών και με χαμηλό βάρος. Αυτός είναι ο λόγος για τον οποίο οι πολύ λεπτές και υπερβολικά πλήρεις γυναίκες είναι συχνές ασθενείς αναπαραγωγικών ασθενών.
Σε όλες σχεδόν τις ορμονικές διαταραχές, οι γυναίκες σημειώνουν ένα τόσο έντονο διακριτικό χαρακτηριστικό ως παραβίαση του εμμηνορροϊκού κύκλου. Η εμμηνόρροια μπορεί να ξεκινήσει με καθυστέρηση μιας εβδομάδας ή έξι μηνών, μπορεί να είναι υπερβολικά άφθονη ή πολύ σπάνια. Κάθε δεύτερη γυναίκα με ενδοκρινικές διαταραχές δεν έχει ωορρηξία. Συχνά μεταξύ των επιπρόσθετων συμπτωμάτων είναι η απελευθέρωση του πρωτογάλακτος από τις θηλές, η ζάλη και ο πόνος στους μαστικούς αδένες, ο πόνος στον αυχένα και το αίσθημα βαρύτητας στην κάτω κοιλιακή χώρα και στο κάτω μέρος της πλάτης.
Στις γυναίκες, μπορεί να υπάρχει αυξημένη ακμή, εμφάνιση περίεργων σημείων χρωστικής, απώλεια μαλλιών. Τα τεντώματα σχηματίζονται στο δέρμα, η αρτηριακή πίεση είναι πολύ ασταθής, πριν από την έναρξη της εμμήνου ρύσεως, μια γυναίκα σημειώνει σημαντική υποβάθμιση της υγείας και σοβαρή συναισθηματική "αιώρηση".
Εάν το μωρό δεν μπορεί να συλληφθεί και η γυναίκα σημειώνει αυτά τα συμπτώματα και τα σημάδια στον εαυτό της, θα πρέπει να εξεταστεί από έναν γυναικολόγο και έναν ενδοκρινολόγο για να καθορίσει ποιες ορμόνες είναι διαδεδομένες και τι λείπει για να διορθωθεί η κατάσταση.
Απόφραξη των σαλπίγγων
Ένας αδιάβροχος σωλήνας μειώνει τις πιθανότητες να συλλάβει ένα μωρό κατά 50%, αλλά σε αυτή την περίπτωση δεν μιλούν για στειρότητα. Μια αποστειρωμένη γυναίκα θεωρείται ότι έχει μια γυναίκα με αμφίπλευρη απόφραξη των σαλπίγγων. Συνήθως η παραβίαση του αυλού των σαλπίγγων δεν αποτελεί ανεξάρτητη ασθένεια, αλλά προκαλεί και άλλες ασθένειες.
Ο πιο συχνά προκαλώντας παράγοντας είναι η φλεγμονή στις ωοθήκες. Οι σωλήνες γίνονται πιο πυκνοί και, τέλος, "κολλάνε μαζί". Η παροδική έκτοπη εγκυμοσύνη, η σκωληκοειδίτιδα, οι μολυσματικές ασθένειες, συμπεριλαμβανομένου του ουρεπλάσματος, τα χλαμύδια μπορεί να είναι η αιτία της παρεμπόδισης. Μεταξύ των κοινών αιτιών της απόφραξης είναι τα ινομυώματα, το ιστορικό της άμβλωσης και το κοιλιακό τραύμα, που οδήγησε στην παραμόρφωση τους.
Η υπογονιμότητα, για το λόγο αυτό, διαγιγνώσκεται σε περίπου μία στις τέσσερις γυναίκες που συμβουλεύονται γιατρό μετά από αρκετά χρόνια ανεπιτυχούς προγραμματισμού εγκυμοσύνης. Τα συμπτώματα μπορεί να μην είναι - το κύριο χαρακτηριστικό είναι η απουσία σύλληψης. Αλλά οι συνακόλουθες ασθένειες που οδηγούν σε παρεμπόδιση, συνήθως έχουν κλινικά συμπτώματα.
Καθώς οι φλεγμονώδεις και μολυσματικές αιτίες επικρατούν, μια γυναίκα μπορεί να δώσει προσοχή στην εμφάνιση του πόνου στην κάτω κοιλιακή χώρα και στις πλευρές, στην κάτω πλάτη, ασυνήθιστη εκκένωση με κίτρινη, πρασινωπή, γκρι και καφέ απόχρωση και πολύ δυσάρεστη οσμή, μερικές φορές συνοδεύεται από κνησμό. Ο πόνος συχνά παρατηρείται κατά τη διάρκεια της σεξουαλικής επαφής και κατά τη διάρκεια της εμμήνου ρύσεως. Μηνιαίως συνηθέστερα άφθονες.
Αν διαπιστώσετε τέτοια συμπτώματα και την απουσία της επιθυμητής εγκυμοσύνης, πρέπει να επισκεφθείτε τον γυναικολόγο το συντομότερο δυνατό και να περάσετε τις εξετάσεις για λοιμώξεις και μικροχλωρίδα. Αυτό θα επιτρέψει χρόνο για να εντοπίσετε τη φλεγμονή και να αρχίσετε τη θεραπεία.
Πολύ συχνά, αυτή η μορφή βρίσκεται ανάμεσα σε δευτερεύουσες περιπτώσεις υπογονιμότητας.Προκαλείται από τη χειρουργική επέμβαση στα πυελικά όργανα, την παρουσία συμφύσεων, καθώς και τραυματισμών σε προηγούμενες γεννήσεις.
Μερικές φορές οι σωλήνες που δεν έχουν επαρκή συσταλτική ικανότητα, δηλαδή, δεν μπορούν να βοηθήσουν την κυψελίδα αυγών να μετακινηθεί στη μήτρα, ονομάζονται επίσης αδιάβατοι. Η παραβίαση μπορεί να προκληθεί από γενετικές αιτίες, από μικροβιακή φλεγμονή, καθώς και από ορισμένες ορμονικές διαταραχές. Εάν ένα κορίτσι είχε μια φλεγμονή των εξαρτημάτων όταν ήταν ακόμα σε εφήβους, τότε η πιθανότητα παρεμπόδισης των σαλπίγγων σε μια πιο ώριμη ηλικία αυξάνεται κατά 60%.
Ανοσολογικές μορφές
Τα αντισώματα κατά του σπέρματος που παράγουν θηλυκή ανοσία εντοπίζονται συχνότερα στην βλέννα του τραχήλου της μήτρας. Ο αυχενικός παράγοντας καθιστά την σύλληψη σχεδόν αδύνατη, διότι το σπέρμα εξουδετερώνεται προτού εισέλθει στην κοιλότητα της μήτρας. Μερικές φορές τα αντισώματα περιέχονται στο ενδομήτριο υγρό, οπότε τα αρσενικά γεννητικά κύτταρα δεν εισέρχονται στους σάλπιγγες και δεν μπορούν να φτάσουν στο ωάριο ακόμη και με κανονική ωορρηξία.
Κατά τη διάρκεια της ωοθυλακιορρηξίας σε μια υγιή γυναίκα, παράγεται επαρκής ποσότητα Τ-καταστολέων, οι οποίες καταστέλλουν τη δραστικότητα αντισωμάτων έναντι των επιδερμίδων. Μπορούν να παραχθούν καθόλου, επειδή το σπέρμα δεν είναι σε καμία περίπτωση κύτταρα που σχετίζονται με το θηλυκό σώμα. Σε ανοσοποιητική στειρότητα, οι καταστολείς Τ δεν παράγονται επαρκώς ή δεν παράγονται καθόλου, και η ποσότητα των αντισωμάτων υπερβαίνει τους επιτρεπόμενους κανόνες.
Οι αιτίες αυτής της μορφής στειρότητας είναι αρκετά περίπλοκες και δεν είναι πλήρως κατανοητές. Πιο συχνά η παθολογία αναπτύσσεται λόγω της επαφής του σώματος μιας γυναίκας με σπέρμα, το οποίο έχει υψηλή περιεκτικότητα σε λευκοκύτταρα ή βακτηριακή χλωρίδα. Οι γιατροί πιστεύουν ότι το συχνό πρωκτικό και στοματικό σεξ αυξάνει την πιθανότητα εμφάνισης μιας τέτοιας μορφής στειρότητας, διότι με αυτά τα σπερματοζωάρια εισέρχονται στο γαστρεντερικό σωλήνα και προκαλούν κάποια ανοσολογική αντίδραση.
Ανώμαλες προσπάθειες τεχνητής σπερματέγχυσης, πήξη της διάβρωσης του τραχήλου της μήτρας, ορμονική αποτυχία, που συνέβη κατά τη διάρκεια μιας ανεπιτυχούς απόπειρας εξωσωματικής γονιμοποίησης, κατά την εγκατάσταση της ενδομήτριας συσκευής, μπορεί να είναι η αιτία της παθολογίας.
Για να είμαστε δίκαιοι, θα πρέπει να σημειωθεί ότι η ανοσοποιητική στειρότητα συμβαίνει με την ίδια συχνότητα στους άνδρες και το ίδιο το σπέρμα μπορεί να περιέχει αντισώματα έναντι του αντισώματος.
Τα συμπτώματα της ανοσολογικής στειρότητας δεν συμβαίνουν. Οι συνεργάτες δεν αισθάνονται τις καταστροφικές μικροσκοπικές διαδικασίες που συμβαίνουν μετά την εκσπερμάτιση. Το μόνο σημάδι που δείχνει μια πιθανή αυτοάνοση ή ανοσοποιητική στειρότητα είναι το γεγονός ότι δεν υπάρχει εγκυμοσύνη για πολύ μεγάλο χρονικό διάστημα. Στις γυναίκες, ο εμμηνορρυσιακός κύκλος δεν είναι σπασμένος, δεν υπάρχουν πόνους, ασυνήθιστες εκκενώσεις, η εξέταση δεν αποκαλύπτει παθολογίες από τα όργανα των γεννητικών οργάνων και της πυέλου και τα ορμονικά επίπεδα βρίσκονται εντός του φυσιολογικού εύρους.
Εάν μια γυναίκα έχει εξασθενημένους ανοσοποιητικούς παράγοντες στο επίπεδο εμφύτευσης ενός γονιμοποιημένου ωαρίου, μπορεί να παρατηρήσει ελαφρές μηνιαίες καθυστερήσεις 5-7 ημερών, μετά τις οποίες ξεκινούν άφθονες από τις συνήθεις εμμηνόρροια. Η εγκυμοσύνη, η οποία παρόλα αυτά ήταν, αλλά δεν ήταν σταθερή στη μήτρα, ενώ οι γυναίκες δεν μαντεύουν καν, βρίσκοντας άλλες εξηγήσεις για την καθυστέρηση.
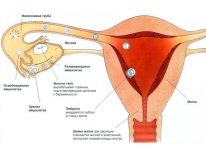
Παθολογία της μήτρας
Οι συγγενείς ανωμαλίες της μήτρας δεν είναι τόσο συχνές όσο φαίνεται. Το μεγαλύτερο μέρος της στειρότητας της μήτρας είναι οι ασθένειες και οι ανωμαλίες του αναπαραγωγικού θηλυκού οργάνου.
Πρώτον, οι αμβλώσεις και η ιατρική απόξεση είναι οι λόγοι. Τέτοιες επεμβάσεις διαταράσσουν τη δομή του εσωτερικού στρώματος της μήτρας, η οποία είναι υπεύθυνη για την επιτυχή εμφύτευση και ανάπτυξη του εμβρύου. Μετά από αυτά, η ενδομητρίωση μπορεί να αναπτύξει πολύποδα ενδομητρίου. Οι διαταραχές του ενδομητρίου οδηγούν επίσης σε αυξημένα επίπεδα οιστρογόνων στο σώμα του θεμιτού φύλου.
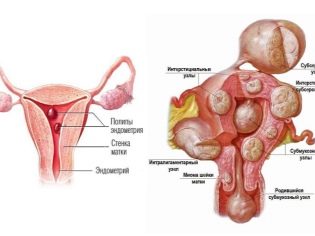
Κάθε πέμπτη γυναίκα αναπαραγωγικής ηλικίας με παράγοντα μητρότητας της μήτρας εμποδίζεται να πάρει οζίδια μυώματος και κάθε δευτερόλεπτο είναι ενδομητρίωση. Τα Synechiae στη μήτρα δημιουργούν επίσης ένα μηχανικό εμπόδιο στην εγκυμοσύνη. Μπορούν να σχηματίσουν μετά από άμβλωση, ενδομητρίτιδα ή φυματίωση γεννητικών οργάνων. Επίσης, η μορφή μήτρας της στειρότητας είναι χαρακτηριστική των γυναικών που έχουν προστατευτεί για μεγάλο χρονικό διάστημα με τη βοήθεια μιας ενδομήτριας συσκευής.
Η ανεπιτυχής απόξεση της μήτρας ή η περίπλοκη εργασία, μετά την οποία παραμένουν τμήματα του πλακούντα ή των υπολειμμάτων οστών του εμβρύου, είναι επίσης προαπαιτούμενα για την ανάπτυξη δευτερογενούς δευτερεύουσας στειρότητας. Πολλαπλασιαστικός παράγοντας - πολύποδες και υπερτροφία του τραχήλου της μήτρας.
Τα συμπτώματα, όπως στην περίπτωση των σωλήνων, μπορεί να μην είναι, εάν η υποκείμενη ασθένεια δεν δίνει μια σαφή κλινική εικόνα. Εάν η μορφή της μήτρας της στειρότητας που συνδέεται με την ενδομητρίωση, είναι δυνατόν η εμφάνιση της λεκέδες καφετής εκκρίσεως κατά τις ημέρες μεταξύ της κανονικής εμμηνόρροιας. Εάν η αδυναμία να συλλάβει ένα μωρό συνδέεται με το μυόμα, τα συμπτώματα θα είναι πιο έντονα - δυσκοιλιότητα, άφθονες και οδυνηρές περιόδους. Με το synechia η εμμηνόρροια είναι σπάνια και σπάνια μέχρι να ολοκληρωθεί η αμηνόρροια (απουσία εμμήνου ρύσεως).
Λόγω του μάλλον υψηλού επιπολασμού αυτής της μορφής γυναικείας υπογονιμότητας, ο γυναικολόγος θα ελέγξει την κατάσταση της μήτρας του ασθενή που το έθεσε πρώτα.
Ψυχοσεξουαλικές διαταραχές
Οι ψυχοσυναισθηματικές διαταραχές είναι οι πιο αμφιλεγόμενες μορφές γυναικείας στειρότητας. Ο λόγος για την έλλειψη της επιθυμητής εγκυμοσύνης μπορεί να είναι το συνεχές άγχος, οι συγκρούσεις στην εργασία, στο σπίτι, τα υπερβολικά φορτία.
Πρόσφατα, όλο και περισσότερες γυναίκες που δεν βρίσκουν προφανείς ιατρικούς λόγους για τη στειρότητα συμβουλεύονται να έρθουν σε επαφή με έναν ψυχοθεραπευτή ή έναν ψυχοσωματολόγο. Θα βοηθήσουν να ανακαλύψουν τους κρυμμένους λόγους για τους οποίους το σώμα μιας γυναίκας αρνείται να αγωνιστεί για τη μητρότητα.
Μεταξύ των ψυχολογικών λόγων για την απουσία εγκυμοσύνης, οι συχνότερες είναι οι αρνητικές εμπειρίες από την παιδική ηλικία: τα κορίτσια που έχουν υποστεί κατάχρηση από τις μητέρες και τους πατέρες τους, τα θύματα της αιμομιξίας συχνά δεν μπορούν να συλλάβουν ένα παιδί σε συνειδητή ηλικία, εξαιτίας κάποιων βαρών μπλοκ που εμποδίζουν αυτό. Η εγκυμοσύνη συχνά δεν συμβαίνει σε ένα ζευγάρι όπου μια γυναίκα δεν αγαπάει και δεν θέλει έναν σύζυγο, ακόμη και αν οι σεξουαλικές πράξεις μεταξύ τους συμβαίνουν τακτικά.
Η αβεβαιότητα των γυναικών στο μέλλον, η δύσκολη οικονομική κατάσταση, η έλλειψη στέγης, η βοήθεια από τους συγγενείς είναι επίσης συχνά ο λόγος για τον οποίο η εγκυμοσύνη δεν συμβαίνει. Οι γιατροί σε αυτή την περίπτωση μόνο τους ώμους τους ώμους - ιδιοπαθή στειρότητα, τι να κάνει είναι άγνωστο.
Ένας καλός ψυχοθεραπευτής έχει πολλούς τρόπους στο οπλοστάσιο να εντοπίσει τους λόγους της απροθυμίας μιας γυναίκας να έχει παιδιά. Πρόκειται ακριβώς για απροθυμία, την οποία δεν γνωρίζει η ίδια. Ένας ειδικός στον τομέα της ψυχοσωματικής μπορεί να βοηθήσει στην κατανόηση του παρελθόντος, καθώς και στην άποψη της γυναίκας για το παρόν, το μέλλον, για να απαλλαγούμε από τις αρνητικές στάσεις.
Ιδιαίτερη προσοχή θα πρέπει να δοθεί στην ψυχολογική στειρότητα, η οποία αναπτύσσεται στο πλαίσιο μίας ψυχαναγκαστικής επιθυμίας για παιδί. Αν μια γυναίκα συγκεντρώνει όλες τις δυνάμεις της σε αυτό το καθήκον, όταν όλες οι σκέψεις της είναι για το αν είναι δυνατόν να συλλάβει ένα μωρό αυτό το μήνα, τότε οι ορμόνες του στρες σταδιακά γίνονται φυσικές για το ορμονικό υπόβαθρο και η παραγωγή ορισμένων ορμονών μειώνεται. Η εγκυμοσύνη δεν συμβαίνει ήδη επειδή η ίδια η γυναίκα την κάνει αποστειρωμένη από τις εμπειρίες της.
Εάν κατορθώσετε να ηρεμήσετε και να σταματήσετε να σκέφτεστε για τη σύλληψη, τότε όλα αποκαθίστανται και, κατά κανόνα, η γυναίκα παραμένει έγκυος. Το πιο συνηθισμένο παράδειγμα είναι τα υιοθετημένα παιδιά. Μόλις το ζευγάρι κουράσει να αγωνιστεί, δεχτεί και αναγνωρίσει το γεγονός της ιδιοπαθούς στειρότητας και αποφάσισε να πάρει το παιδί από ορφανοτροφείο ή βρέφος, έρχεται μια ορισμένη ηρεμία.Η γυναίκα επικεντρώνεται σε άλλα θέματα και καθήκοντα σχετικά με τη φροντίδα του παιδιού. Μετά από πολλούς εμμηνορροϊκούς κύκλους, είναι πολύ πιθανό να ανακαλύψει την εγκυμοσύνη για την μεγάλη της έκπληξη και την έκπληξη όλων των γνωστών της.
Οι ψυχολογικοί λόγοι για την απουσία εγκυμοσύνης αναπτύσσονται πολύ συχνά σε γυναίκες που συμπεριφέρονται σαν άντρες: φορούν ανδρικά ρούχα, δουλεύουν σε θέσεις ανδρών, κάνουν τα πάντα και προσπαθούν συνεχώς για κυριαρχία και ανεξαρτησία. Επίσης, στην ψυχοσωματική παράδοση, δίδεται ιδιαίτερη θέση στον πατρικό παράγοντα - συχνότερα, τα κορίτσια που μεγαλώνουν σε μια οικογένεια με έναν αδύναμο, αδύναμο χαρακτήρα πατέρα υποφέρουν από μείωση της γονιμότητας και των ικανοτήτων.
Ένας άλλος αρκετά συνηθισμένος λόγος για την απουσία εγκυμοσύνης είναι ο φόβος. Μια γυναίκα δεν μπορεί να μείνει έγκυος μόνο επειδή ασυνείδητα φοβόταν τρομερά τον πόνο της γέννας, τη γέννηση ενός παιδιού με αναπηρία, καθώς και τη σεξουαλική επαφή κατά τη διάρκεια της εγκυμοσύνης.
Ωστόσο, το άγχος είναι ένας προσαρμοστικός μηχανισμός, πάντα επιδιώκει να επιφέρει τέτοιες αλλαγές στο σώμα, έτσι ώστε να μπορούν να αξιοποιηθούν (το σώμα) προς όφελός του. Εάν μια γυναίκα φοβάται τον τοκετό, οι ορμόνες του στρες θα εμποδίσουν τις ορμόνες φύλου να αποτρέψουν την εγκυμοσύνη. Αν υπάρχει αρνητική εμπειρία από το παρελθόν, τότε το στρες δεν θα επιτρέψει την εμφάνιση μιας "ενδιαφέρουσας" κατάστασης λόγω του ότι υπάρχει φόβος μητρότητας και υποσυνείδητης επιθυμίας να την αποτρέψει.
Διαγνωστικά
Ελλείψει εγκυμοσύνης για ένα ή περισσότερα έτη, μια γυναίκα πρέπει σίγουρα να έρθει σε επαφή με έναν γυναικολόγο. Αυτός ο ειδικός θα κάνει ένα λεπτομερές ερωτηματολόγιο, το οποίο θα περιλαμβάνει τις καταγγελίες της γυναίκας και το μαιευτικό της ιστορικό. Βεβαιωθείτε ότι ενημερώσατε το γιατρό σας σχετικά με τη διάρκεια των τελευταίων τριών εμμηνορροϊκών κύκλων, τη διάρκεια των καθυστερήσεων, αν υπάρχει, τη φύση της εμμηνορροϊκής αιμορραγίας (πρήξιμο, ομοιομορφία, πόνο).
Μια γυναίκα πρέπει να ενημερώνεται για όλες τις εγκυμοσύνες που είχε πριν και για την έκβαση της. Εάν υπάρχουν καταγγελίες για οποιοδήποτε πόνο, ασυνήθιστη απόρριψη, ευαισθησία στην περιοχή των μαστικών αδένων, τότε θα πρέπει να ενημερώσετε σίγουρα το γιατρό σχετικά με αυτά. Επίσης, ο κληρονομικός παράγοντας αξίζει ιδιαίτερη προσοχή. Εάν η μητέρα ή η γιαγιά του ασθενούς είχε γυναικολογικά προβλήματα, θα πρέπει σίγουρα να ειπωθούν στην αρχική συζήτηση.
Το καθήκον της διάγνωσης είναι πολύ απλούστερο αν η γυναίκα παρέχει στον γιατρό τα αποτελέσματα της ανάλυσης του σπέρματος του εταίρου, ένα σπερμογράφημα που αντικατοπτρίζει την κατάσταση της αναπαραγωγικής υγείας του εταίρου. Στη συνέχεια, η περιοχή αναζήτησης περιορίζεται στο θηλυκό σώμα.
Περαιτέρω ενέργειες του ιατρού θα συνίστανται στην επιλογή των μεθόδων επιθεώρησης της γυναίκας. Όλες οι μέθοδοι που χρησιμοποιούνται για τη διάγνωση της γυναικείας υπογονιμότητας χωρίζονται σε γενικές και ειδικές. Συνηθισμένοι περιλαμβάνουν τον προσδιορισμό του βάρους, του ύψους, της αρτηριακής πίεσης, της κατάστασης του δέρματος και των μαλλιών, του τύπου σώματος. Ειδικές μέθοδοι περιλαμβάνουν δοκιμαστικά όργανα, εργαστηριακά και λειτουργικά τεστ.
Σε μια γυναικολογική εξέταση, ο γιατρός θα δώσει προσοχή στη δομή και στα ανατομικά χαρακτηριστικά των γεννητικών οργάνων, της μήτρας, του τραχήλου της μήτρας, των συνδέσμων και επίσης θα αξιολογήσει την απόρριψη από τον γεννητικό τομέα και θα πάρει ένα επίχρισμα στη κολπική μικροχλωρίδα.
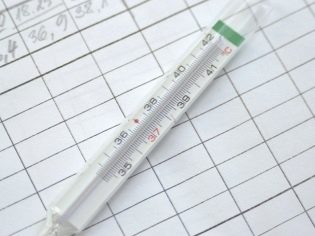
Μια γυναίκα μπορεί να συμβουλεύεται να ξεκινήσει τη μέτρηση της βασικής θερμοκρασίας. Για να γίνει αυτό, από την πρώτη ημέρα μετά το τέλος της επόμενης εμμηνόρροιας, είναι απαραίτητο να αναγνωριστεί η θερμοκρασία στον πρωκτό το πρωί, χωρίς να βγαίνει από το κρεβάτι μετά από ξυπνήσει. Η γυναίκα θα πρέπει να γράψει τα αποτελέσματα και να κάνει με τη μορφή του χρονοδιαγράμματος. Ένα μήνα αργότερα, ο γιατρός θα είναι σε θέση να αξιολογήσει τον εμμηνορροϊκό κύκλο, να κατανοήσει πώς λειτουργούν οι ωοθήκες και εάν συμβαίνει η ωορρηξία.
Η αυχενική βλέννη υποβάλλονται σε εργαστηριακές μελέτες, κατά τις οποίες ο δείκτης προσδιορίζεται σε σημεία. Όσο πιο κοντά το αποτέλεσμα είναι σε φυσιολογικό, τόσο περισσότερο υπάρχει λόγος να πούμε ότι το οιστρογόνο της γυναίκας είναι εντάξει.Επίσης, διεξήχθη μια μελέτη, η οποία έλαβε το όνομα της δοκιμασίας μετά τον τοκετό. Η ουσία του έγκειται στον προσδιορισμό της δραστηριότητας του σπέρματος κάποια στιγμή μετά την είσοδό τους στο γεννητικό σύστημα. Αυτή η μέθοδος είναι απαραίτητη για την εξαίρεση της ανοσολογικής στειρότητας.
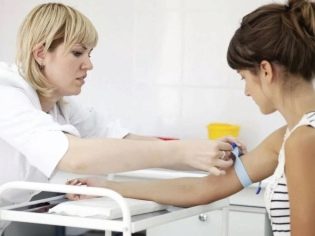
Οι ορμονικές αναλύσεις των ούρων και του αίματος θεωρούνται οι πιο σημαντικές για τη διάγνωση της γυναικείας στειρότητας. Είναι σημαντικό για μια γυναίκα να θυμάται ότι δεν πρέπει να ληφθεί μετά από εξέταση από γιατρό, μετά από σεξουαλική επαφή, νωρίς το πρωί, επειδή το επίπεδο των ορμονών μετά τις παραπάνω ενέργειες αλλάζει. Για να προσδιοριστούν οι ιδιαιτερότητες της εργασίας του φλοιού των επινεφριδίων, περάστε τα ούρα για DHEA-C και 17-κετοστεροειδή. Αυτή η ανάλυση μπορεί να γίνει σε οποιαδήποτε ημέρα του εμμηνορροϊκού κύκλου.
Την 5-7η ημέρα του κύκλου, θα πρέπει να κάνετε μια εξέταση αίματος για τεστοστερόνη, προλακτίνη, κορτιζόλη. Ταυτόχρονα, είναι καλύτερο να αναλύονται οι θυρεοειδικές ορμόνες (Τ3, Τ4, TSH).
Στις ημέρες 20-22 του κύκλου (θα πρέπει να υπολογίζεται από την πρώτη ημέρα της εμμήνου ρύσεως), μπορείτε να κάνετε μια ανάλυση σχετικά με τη συγκέντρωση της προγεστερόνης στο αίμα. Η μελέτη αυτή θα δώσει την ευκαιρία να καταλάβουμε εάν συνέβη η ωορρηξία, καθώς και αν τα επίπεδα προγεστερόνης αρκούν για να υποστηρίξουν την εγκυμοσύνη, εάν έλαβε χώρα.
Όταν μια γυναίκα έχει έναν εμμηνορροϊκό κύκλο, συνιστάται πάντα αιματολογικές εξετάσεις για LH, FSH, οιστραδιόλη.
Μεταξύ των ορμονικών δοκιμών, μπορεί να συνταγογραφηθεί μια δοκιμασία προγεστερόνης ή οιστρογόνου-προγεστίνης, καθώς και μια δοκιμή κλομιφαίνης ή μια δοκιμή με δεξαμεθαζόνη. Η ουσία τέτοιων δοκιμών μειώνεται σε ένα απλό κλινικό πείραμα. Μια γυναίκα εγχέεται με κάποια ορμονική ουσία και μέσω εργαστηριακών εξετάσεων του αίματος και των ούρων της, παρακολουθείται για αλλαγές στο σώμα της.
Είναι υποχρεωτική για όλες τις γυναίκες που έχουν δυσκολίες στη φυσική σύλληψη, έχουν συνταγογραφηθεί δοκιμασίες για λοιμώξεις όπως χλαμύδια, τοξοπλάσμωση, ερυθρά, μόλυνση με κυτταρομεγαλοϊό, γονόρροια, τριχομονάση και έρπητα των γεννητικών οργάνων. Οι αιτιολογικοί παράγοντες αυτών των ασθενειών επηρεάζουν σοβαρά τις αναπαραγωγικές λειτουργίες και η ίδια η γυναίκα μπορεί να μην υποψιάζεται ότι έχει κυτταρομεγαλοϊό ή μυκοπλάσμωση.
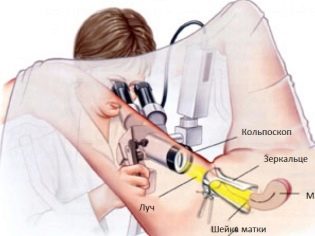
Απαιτείται ακτινογραφία της λεκάνης, καθώς και κολποσκόπηση, η οποία επιτρέπει τη μελέτη της κατάστασης και της δομής του τραχήλου. Εάν εντοπιστεί μια φλεγμονώδης διαδικασία στον τράχηλο, είναι απαραίτητο να μάθετε την πραγματική αιτία και τον παθογόνο παράγοντα.
Όλες οι γυναίκες έχουν συνταγογραφηθεί κολπικό υπερηχογράφημα για να εκτιμήσουν το μέγεθος της μήτρας, των ωοθηκών, την παρουσία των σωλήνων. Σε περίπτωση ανίχνευσης στειρότητας της μήτρας σε αυτήν την περίπτωση, ο ασθενής θα κληθεί να υποβληθεί σε ακτινογραφία θώρακα και να κάνει εξετάσεις φυματινισμού για να αποκλείσει τη φυματίωση.
Η υστεροσαλπιγγογραφία θεωρείται μια ενημερωτική μέθοδος έρευνας. Αυτή είναι μια ακτινογραφία της μήτρας και των προσαρτημάτων της, η οποία σας επιτρέπει να δείτε τους όγκους, τους κόμβους, καθώς και την απόφραξη των σαλπίγγων, οι οποίες συνήθως δεν μπορούν να παρατηρηθούν σε υπερήχους. Μια γυναίκα του οποίου ο γιατρός υποψιάζεται έλλειψη γονιμότητας λόγω ενδομήτριων συνθηκών μπορεί να διαγνωσθεί με τη μέθοδο της ξεθώριασης. Ένα δείγμα του ενδομητρίου μετά την αποστολή του για ιστολογική εξέταση.
Μερικές φορές υπάρχει ανάγκη για χειρουργική διάγνωση - διαγνωστική λαπαροσκόπηση ή υστεροσκόπηση. Η υστεροσκόπηση έχει εισαχθεί πρόσφατα στο εθνικό πρότυπο για την εξέταση της γυναικείας στειρότητας. Ως μέρος αυτής της διαδικασίας, μια μικρή κάμερα υστεροσκοπίου εισάγεται στη μήτρα, η οποία δείχνει την κατάσταση της κοιλότητας της μήτρας, του τραχήλου της μήτρας. Η μελέτη αυτή διεξάγεται σε νοσοκομείο υπό γενική αναισθησία.
Διεξάγεται διαγνωστική λαπαροσκόπηση για τη μελέτη των σαλπίγγων, των ωοθηκών. Για αυτό, γίνεται μια μικρή τομή στο πρόσθιο κοιλιακό τοίχωμα μέσω του οποίου εισάγεται το λαπαροσκόπιο. Η εικόνα των εσωτερικών διαδικασιών και λειτουργιών μεταδίδεται στην οθόνη σε πραγματικό χρόνο. Αυτή η μέθοδος είναι πολύ δημοφιλής σε περιπτώσεις υποψίας έκτοπης εγκυμοσύνης, απόφραξης των σαλπίγγων, συμφύσεων στις κύστες της πύλης και των ωοθηκών.Η διαδικασία πραγματοποιείται επίσης υπό γενική αναισθησία σε νοσοκομειακό περιβάλλον.
Ο φόβος της χειρουργικής διάγνωσης για τη στειρότητα δεν αξίζει τον κόπο. Συνήθως, μια γυναίκα μπορεί να εγκαταλείψει το νοσοκομείο για 2-3 ημέρες μετά τη διαδικασία και να πάει στο σπίτι. Και η αξία των πληροφοριών που λαμβάνονται ως αποτέλεσμα μιας έρευνας είναι δύσκολο να συγκριθεί με άλλες ερευνητικές μεθόδους - είναι ανυπολόγιστα υψηλότερη.
Αφού εντοπίσει την αιτία ή σύνθετο αίτιο, ο γιατρός συνταγογραφεί τη θεραπεία και αξιολογεί την πρόγνωση.
Θεραπεία
Η θεραπεία αρχίζει αμέσως μετά τη διαπίστωση της αιτίας. Πρώτα απ 'όλα, είναι απαραίτητο να εξαλειφθεί η αιτία. Εάν αυτό είναι φλεγμονή, η γυναίκα συνταγογραφείται μια πορεία αντιφλεγμονωδών φαρμάκων, αντιβιοτικών - εξαρτάται από τον τύπο και τη θέση της φλεγμονώδους διαδικασίας. Εάν οι ορμονικές διαταραχές προκαλούν ορμονοθεραπεία. Όταν η στειρότητα σχετίζεται με την ανώμαλη κύηση, συνταγογραφούνται φάρμακα για την τόνωση της ωορρηξίας σε δοσολογίες που εξαρτώνται άμεσα από τον βαθμό και τον τύπο της διαταραχής.
Εάν η φαρμακευτική θεραπεία δεν είναι πρακτική, για παράδειγμα, στην περίπτωση των πολύποδων, μια γυναίκα υποβάλλονται σε μια χειρουργική παρέμβαση που θα βοηθήσει στην εξάλειψη της ρίζας της έλλειψης γονιμότητας. Μετά τη διαδικασία αποκατάστασης, ο ασθενής θα μπορέσει να αρχίσει να προγραμματίζει μια εγκυμοσύνη. Εάν η αιτία της υπογονιμότητας δεν μπορεί να εξαλειφθεί και να διορθωθεί με φαρμακευτική αγωγή ή με νυστέρι, προτείνεται η γυναίκα να έχει μεθόδους υποβοηθούμενης αναπαραγωγικής ιατρικής - IVF.
Στην παχυσαρκία, οι γυναίκες συμβουλεύονται να αρχίσουν να χάσουν βάρος - η πτώση μόλις 5% του σωματικού βάρους αυξάνει την πιθανότητα συλλάβει φυσικά αρκετές φορές. Οι γυναίκες που δεν έχουν εντοπίσει παθολογίες, συνιστάται να επισκεφτείτε έναν ψυχοθεραπευτή ή ψυχοσωματοφύλακα. Μια πορεία της υπνοθεραπείας, της φυσιοθεραπείας, καθώς και η λήψη βιταμινών και ηρεμιστικών μπορεί να εξαλείψει πλήρως την ψυχογενή αιτία της στειρότητας.
Όταν ο λόγος για την απουσία εγκυμοσύνης παραβιάζει την ωορρηξία, συνταγογραφείται θεραπεία διέγερσης, η οποία πραγματοποιείται υπό υπερηχογραφικό έλεγχο, έτσι ώστε οι γιατροί να μπορούν να παρακολουθούν τη διαδικασία ωρίμανσης των ωοθυλακίων. Το 70% των γυναικών αυτή η θεραπεία βοηθά να γίνουν μητέρες. Εάν η στειρότητα οφείλεται σε μείωση της γονιμότητας λόγω ηλικίας (μια γυναίκα θέλει να γίνει μητέρα στα 40 έτη, αλλά δεν λειτουργεί), πραγματοποιείται επίσης εντατική ορμονοθεραπεία.
Στην περίπτωση που ο λόγος έγκειται στην απόφραξη των σωλήνων, πραγματοποιείται λαπαροσκοπική χειρουργική επέμβαση. Σας επιτρέπει να επαναφέρετε τον αυλό των σαλπίγγων σε περίπου το 40% των περιπτώσεων. Για άλλες γυναίκες, συμπεριλαμβανομένων εκείνων με παραμελημένες, μακροχρόνιες μορφές σωληναριακής απόφραξης, συστήνεται η εξωσωματική γονιμοποίηση.
Η χειρουργική επέμβαση για τη στειρότητα της μήτρας είναι κυρίως καλλυντική και αναπλαστική. Η αποτελεσματικότητα μιας τέτοιας θεραπείας είναι περίπου 20%, δηλαδή κάθε πέμπτος ασθενής επιτυγχάνει να μείνει έγκυος μετά την επέμβαση. Σε ορισμένες περιπτώσεις (για παράδειγμα, ελλείψει της μήτρας ή της ακαθάριστης ανωμαλίας της), μόνο μια αναπληρωματική μητέρα μπορεί να αντέξει και να γεννήσει ένα παιδί.
Στην ενδομητρίωση, οι πληγείσες περιοχές του επιθηλίου χειρουργούνται καυτηριασμένα και κάθε τρίτη στείρα γυναίκα με μια τέτοια διάγνωση μπορεί να μείνει έγκυος μετά από μια πορεία θεραπείας.
Πολύ συχνά, αρκεί για το γυναικείο φύλο να κάνει γενική συντηρητική θεραπεία, η οποία βελτιώνει την ποιότητα των αυγών και συμβάλλει στην ομαλοποίηση του εμμηνορροϊκού κύκλου. Τέτοια φάρμακα και συμπληρώματα διατροφής όπως η ωοπαραγωγή, η βαζαλαμίνη και η ινοσιτόλη, που ονομάζεται επίσης «βιταμίνη της νεολαίας», συνήθως συνταγογραφούνται. Και με τις φλεγμονώδεις και συγκολλητικές διεργασίες, τα κεριά Longidase και το ενέσιμο φάρμακο Laennec, τα οποία κατασκευάζονται με βάση τον ανακυκλωμένο ιστό του πλακούντα, είναι πολύ δημοφιλή.
Μια γυναίκα συστήνεται βιταμίνες και σύμπλεγμα βιταμινών πλούσια σε βιταμίνες Α, Ε, D, καθώς και φολικό οξύ και μαγνήσιο. Οι λαϊκές θεραπείες προσφέρουν αφέψημα της μήτρας του βορίου, καθώς και το χαμομήλι και το φασκόμηλο. Είναι σημαντικό να τρώτε και να παρακολουθείτε το βάρος και το καθεστώς κατανάλωσης οινοπνεύματος.
Εάν χάπια, πλάνα και άλλα φάρμακα δεν βοηθήσουν, οι γιατροί μπορεί να συστήσουν τεχνητή γονιμοποίηση. Ενδείξεις για αυτό είναι:
- έλλειψη επίδρασης από χειρουργική ή συντηρητική θεραπεία.
- η παρουσία διμερούς απόφραξης του σωλήνα.
- η ενδοκρινική στειρότητα, η οποία δεν μπορεί να διορθωθεί από τις ορμόνες ("Proginova", "Progesterone", "HCG" δεν δουλεύουν για πολλά μαθήματα θεραπείας).
- εξαντλημένες ωοθήκες.
- κάθε παθολογία στην οποία η φυσική εγκυμοσύνη είναι φυσικά αδύνατη.
- έλλειψη σωλήνων.
- ορισμένες μορφές στειρότητας της μήτρας.
Τεχνητή γονιμοποίηση
Είναι δυνατό να συσχετιστούν με μεθόδους υποβοηθούμενης αναπαραγωγής με διαφορετικούς τρόπους, αλλά το γεγονός παραμένει ότι είναι μερικές φορές ο μόνος τρόπος να γνωρίσουμε τη χαρά της μητρότητας. Εάν ο γιατρός σας προτείνει έναν IO, δεν πρέπει να αρνηθείτε. Μπορεί να πραγματοποιηθεί με διαφορετικούς τρόπους. Ορισμένες γυναίκες χρειάζονται ενδομήτρια σπερματέγχυση. Το σπέρμα του συζύγου ή του δότη εγχέεται στη μήτρα. Τέτοιες μέθοδοι είναι καλές για τον ανοσοποιητικό παράγοντα του τραχήλου της μήτρας ή τον αυχενικό παράγοντα: το σπερματοζωάριο περνάει από την «επικίνδυνη» περιοχή και αμέσως, χάρη στις προσπάθειες των γιατρών, εισέρχεται στην κοιλότητα της μήτρας.
Η μέθοδος IVF περιλαμβάνει την αφαίρεση του αυγού μιας γυναίκας και τη γονιμοποίηση στο εργαστήριο. Μετά από αυτό, τα γονιμοποιημένα αυγά τοποθετούνται στη μήτρα. Μια γυναίκα λαμβάνει την απαραίτητη ορμονική θεραπεία έτσι ώστε τα έμβρυα να ριζωθούν και να αναπτυχθούν.
Το ICSI είναι η μέθοδος με την οποία το σπέρμα εισέρχεται στο κύτταρο αυγού με μια λεπτή βελόνα. Για τη γονιμοποίηση, επιλέξτε μόνο το καλύτερο και υγιές σπέρμα. Μετά από αυτό, το γονιμοποιημένο αυγό τοποθετείται στη μήτρα. Τα αυγά δωρητών μπορούν επίσης να χρησιμοποιηθούν για τεχνητή σπερματέγχυση εάν οι δικές τους γυναίκες δεν ωριμάσουν και το έμβρυο των δοτών μπορεί επίσης να αναδιπλασιαστεί.
Στην ακραία περίπτωση, υπάρχει μια υποκατάστατη μητρότητα και η στάση απέναντί του στην κοινωνία αλλάζει προς το καλύτερο με κάθε περνώντας έτος.
Πρόληψη
Η πρόληψη της γυναικείας στειρότητας θα πρέπει να αρχίσει να εμπλέκεται στην παιδική ηλικία. Στις δυσάρεστες φλεγμονώδεις ασθένειες της παιδικής ηλικίας και της εφηβείας, το κορίτσι θα προστατευθεί από την οικεία υγιεινή, καθώς και την αντίληψη ότι η μελλοντική γυναίκα δεν πρέπει να υπερψυχθεί και να καθίσει σε κρύες επιφάνειες, να σηκώσει μεγάλα βάρη. Ένα κορίτσι από την παιδική ηλικία πρέπει να καταλάβει ότι είναι σημαντικό να προστατεύεται από τη γρίπη και τον οστρακίσκο, την ιλαρά και τη διφθερίτιδα, επειδή αυτές οι ασθένειες μπορεί να περιπλέκονται από τα γυναικολογικά προβλήματα στο μέλλον. Θα πρέπει να αποφεύγει τραυματικές βλάβες στον εγκέφαλο, κοιλιακούς και θωρακικούς τραυματισμούς.
Ιδιαίτερη προσοχή θα πρέπει να δοθεί στις θυγατέρες των μητέρων, των οποίων η μηνιαία έναρξη άρχισε πολύ νωρίς ή πολύ αργά. Η πρόωρη ηλικία θεωρείται έως 10 ετών και αργά - μετά από 16 χρόνια. Αυτά τα κορίτσια έχουν αυξημένο κίνδυνο να αναπτύξουν πρωτογενή ή δευτεροπαθή υπογονιμότητα.
Για τους εφήβους η δίαιτα είναι επικίνδυνη: μαζί με τα επιπλέον κιλά και τα αποθέματα θηλυκών ορμονών φύλου. Ανεπιθύμητη και πρώιμη έναρξη της σεξουαλικής δραστηριότητας. Φυσιολογικά, η κοπέλα είναι έτοιμη για την ηλικία της και όχι στα 14, 15 ή 17 χρονών. Η πρώιμη σεξουαλική ζωή μπορεί να προκαλέσει μια «συρρίκνωση» όλων των συστημάτων και των συνδέσεων στην αναπαραγωγική λειτουργία.
Μια νεαρή και ώριμη γυναίκα θα πρέπει να γνωρίζει τους κινδύνους και τους κινδύνους της έκτρωσης (συμπεριλαμβανομένης της φαρμακευτικής αγωγής), τις προχωρημένες φλεγμονώδεις διεργασίες που δεν έχουν αντιμετωπιστεί για μεγάλο χρονικό διάστημα. Μια γυναίκα που σχεδιάζει να γίνει μητέρα πρέπει να παρακολουθήσει το βάρος της, να αποφύγει την εξάντληση και την παχυσαρκία, να φάει μια ισορροπημένη και σωστή διατροφή. Μια γυναίκα δεν πρέπει να ασχολείται με το αλκοόλ και το κάπνισμα, και τα ναρκωτικά - αυτός είναι ο σωστός τρόπος στις τάξεις των άκαρπων.
Η αδιάκριτη σεξουαλική ζωή, οι σεξουαλικά μεταδιδόμενες λοιμώξεις, οι λανθασμένες ορμονικές αντισυλληπτικές και άλλα μέσα που δεν συντονίζονται με το γιατρό μπορεί να οδηγήσουν στην ανάπτυξη της στειρότητας.Η πιθανότητα να παρουσιάσουν προβλήματα με τη συγγραφή ενός μωρού αργότερα είναι υψηλότερη στις γυναίκες, οι οποίες συχνά ντύνουν με χημικές ουσίες και επίσης κάνουν σεξ κατά τη διάρκεια της εμμήνου ρύσεως.
Κριτικές
Σύμφωνα με τις κριτικές των γυναικών που έχουν απομείνει στα θεματικά φόρουμ, η θεραπεία της υπογονιμότητας απαιτεί πολύ χρόνο. Στη διαδικασία της θεραπείας, είναι σημαντικό να μην χάσουμε την ελπίδα και να μην απελπίσουμε. Αντίθετα, όσο γρηγορότερα η γυναίκα μπορεί να βάλει τον εαυτό της σε τάξη αυτοεκτίμησης, και όσο νωρίτερα δεν θα αισθανθεί πλέον κατώτερος, τόσο αποτελεσματικότερη θα είναι η θεραπεία που έχει υποδείξει ο γιατρός.
Οι γυναίκες θεωρούν αποτελεσματικό το γυναικολογικό μασάζ και την φυσιοθεραπεία. Είναι δυνατόν να τα χρησιμοποιήσετε, ενημερώστε το γιατρό σας, επειδή αυτές οι διαδικασίες έχουν και τις δικές τους αντενδείξεις.
Η υπογονιμότητα είναι πιο δύσκολη στη θεραπεία μετά από γονόρροια, χλαμύδια και άλλες λοιμώξεις. Οι γυναίκες πρέπει να υποβληθούν σε πολλές θεραπευτικές αγωγές και δεν είναι πάντοτε αποτελεσματικές. Σύμφωνα με στατιστικά στοιχεία, η στειρότητα αντιμετωπίζεται επιτυχώς σε περίπου το 80% των γυναικών.
Για τα αίτια και τη θεραπεία της γυναικείας στειρότητας, δείτε το παρακάτω βίντεο.